Úvod
- Náhlá srdeční zástava (SCA) je 3. nejčastější příčinou úmrtí v Evropě s roční incidencí cca 1:1000 jedinců, v nemocnici cca 1:500 příjmů.
- 80% všech náhlých zástav oběhu je na podkladě ICHS a jiných onemocnění srdce
- Pokud není zahájena KPR tak šance na ROSC klesá s každou minutou o 10 – 15%.
- Pokud není provedena okamžitá defibrilace, tak šance na obnovení rytmu elektrickým výbojem klesá každou minutu o 7 – 10%.
- Propuštění z nemocnice se dožije průměrně 8 %. 10 – 20 % pacientů po KPR mimo nemocnici
- Úspěšnost CPR až 74%.
- Lze rozeznaz základní resuscitaci (BLS – basic life support) a rozšířenou resuscitaci (ALS – advanced life support).
Posouzení, zda došlo k zástavě oběhu
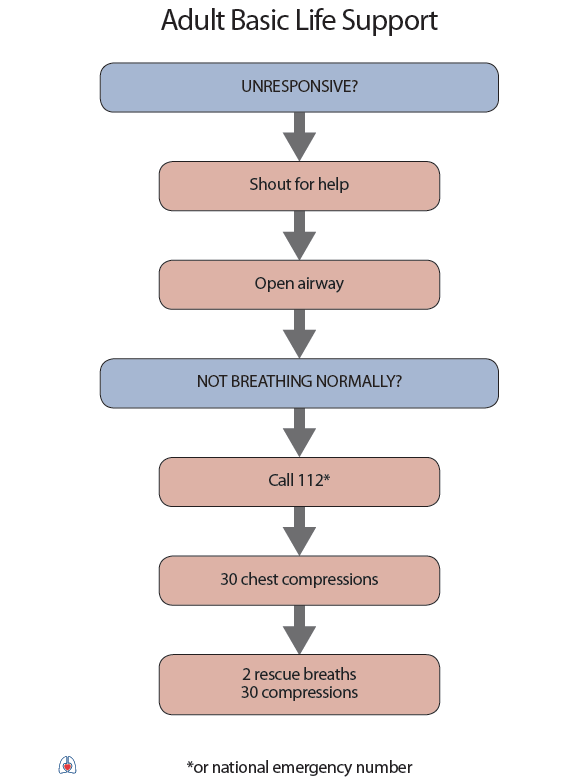
Začít CPR u jedince, který nereaguje a nedýchá normálně (na rozdíl od GL 2015 není potřeba se zdržovat hledáním pulzu).
CAVE CAVE Nezaměnit dýchání za gasping!!! – lapavé, agonální dechy. Gasping je součástí až 50 % obrazů srdeční zástavy!!!
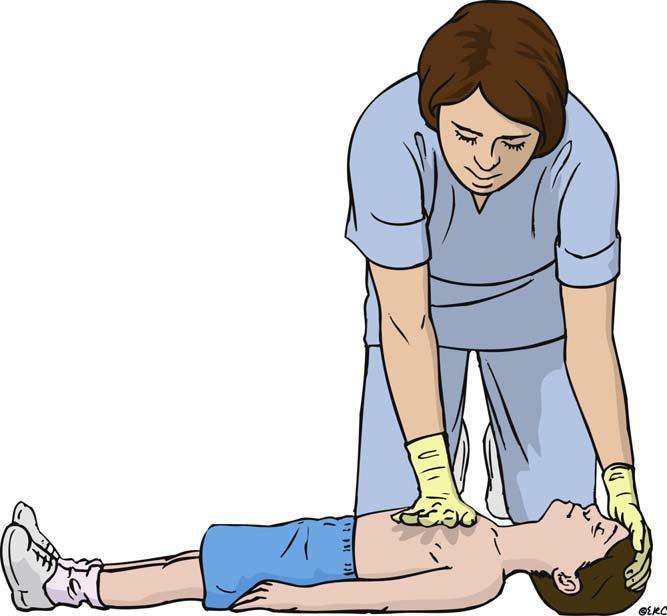
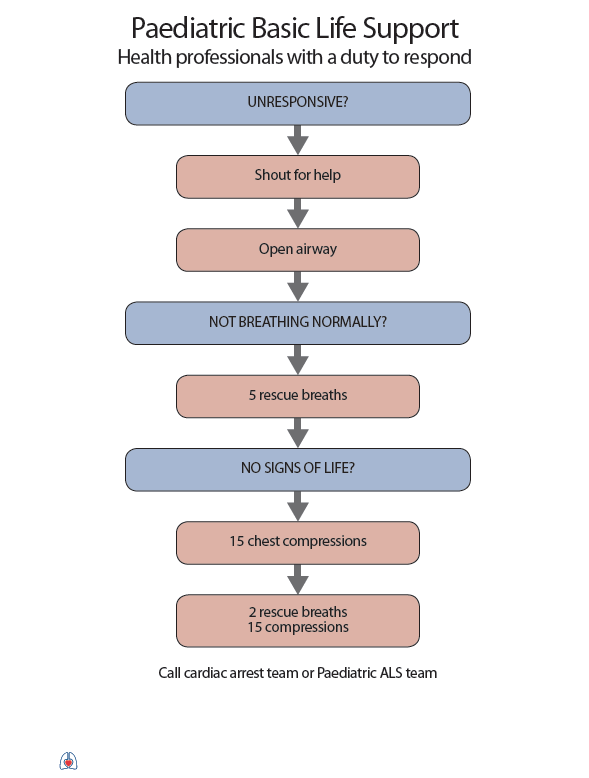
Pokud není přítomna jiná osoba, nejdříve vytočit RZP (155), přes reproduktor a současně zahájíme CPR. V přítomnosti jiné osoby zahájíme CPR a svědek volá RZP. Komprese hrudníku se zahají co nejdříve a to do hloubky 5 – 6 cm s frekvencí 100 – 120/min (jako pomůcka k určení frekvence lze v duchu zpívat koledu „Rolničky, rolničky“), optimálně na pevném povrchu. Pozice rukou na dolní poovině sterna. Frekvence dýchání a vdechů je 30:2 (pokud nejsme schopni suficience dýchat, komprese jsou přednější). CPR zahájíme kompresemi (v. případě asfyktické zástavy nebo u dětí iniciálně 5 vdechy). Jako další krok se svědek snaží najít ve svém okolí AED a aplikovat jej. Ihned po výboji opět pokračovat v kompresích hrudníku a po 2 minutách si obvykle AED řekne o pauzu na vyhodnocení rytmu.
V případě podezření na zaklínění cizího tělesa se:
- snažíme pacienta přimět ke kašli, pokud není efektivní,
- pacienta předkloníme a 5x udeříme do zad, pokud není efektivní,
- 5x Heimlichův manévr, pokud není efektivní,
- střídáme 5x úder do zad a 5x Heimlichův manévr
- pokud dojde ke ztrátě vědomí zahájíme CPR
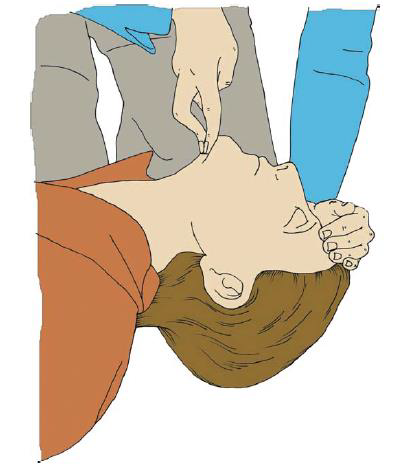
A (airway) – zakloním hlavu a předsunu bradu (opatrně při poranění krční páteře).
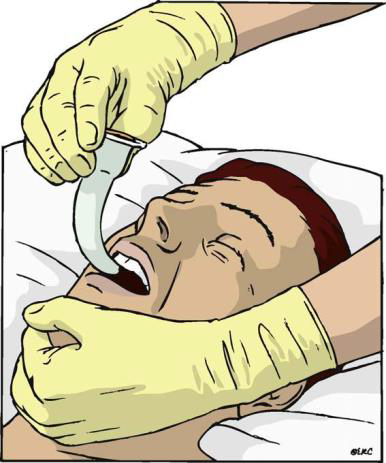
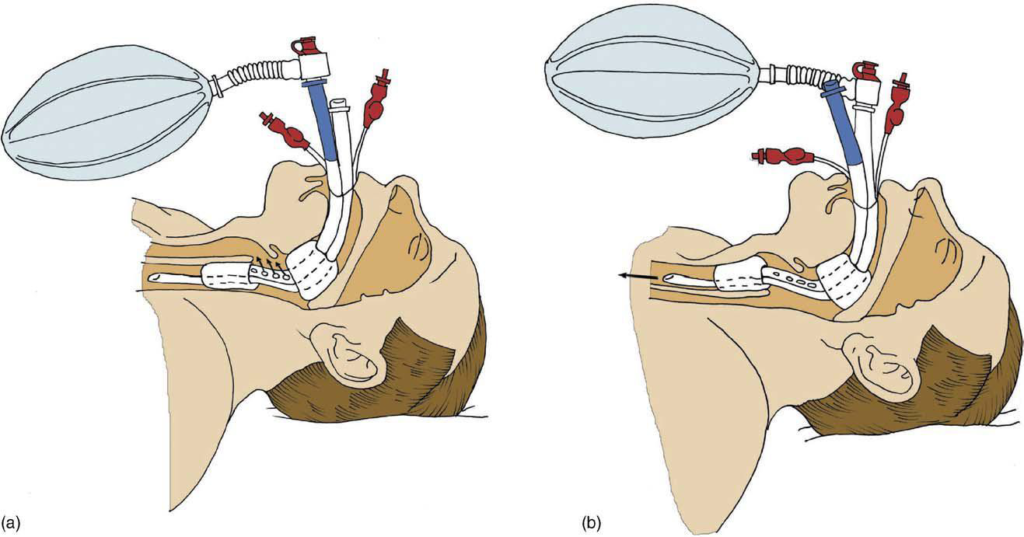
K zajištění dýchacích cest je vhodný ústní vzduchovod, kombirourka, popřípadě optimálně orotracheální intubace.
B (breathing) – kontrola dechové aktivity (vidím, slyším, cítím). Maximálně 10sekund.
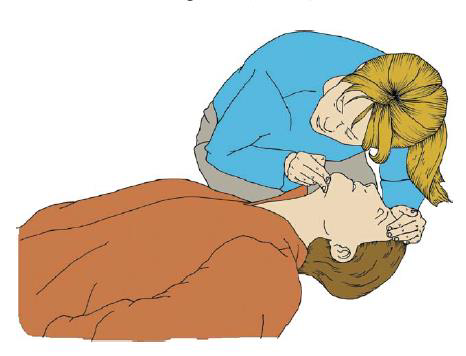
Pro dýchání z úst do úst je nutná kontrola výdechu (pokles hrudní stěny, šelest dechového proudu, náraz proudu do tváře a viditelná elevace hrudníku). Laik provádí, pouze když to umí. Na dech je 1 sekunda, poměr vdech:výdech 1:1, čas na provedení dvou vdechů maximálně 5 sekund. Je potřeba se vyvarovat hyperinflaci (přefouknutí).
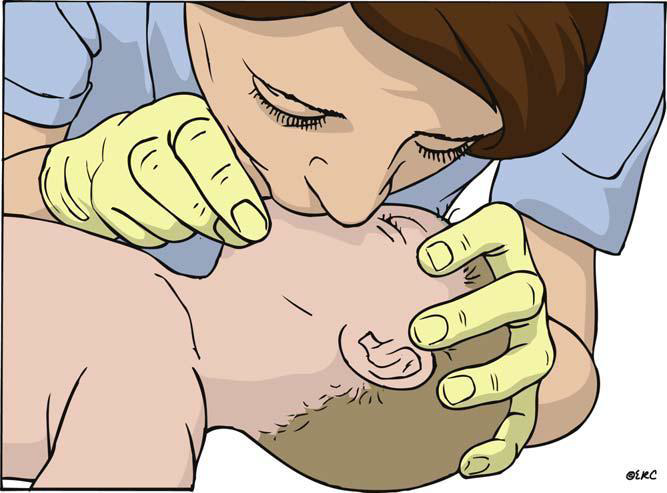
Při ALS nastavení ventilátorů: objemová ventilace (VCV), FiO2 1.0, Vt 6-7 ml/kg, RR 10/min. U obézního časná OTI, jinak časná OTI pouze u zkušeného zachránce.
C (circulation) – Zástava oběhu = ztráta vědomí + nepřítomnost dýchání (po přerušení oběhu nastává do 10 sekund bezvědomí). Podle GL 2020 se nově nedoporučuje ztrácet čas hledáním pulzací.
CPR
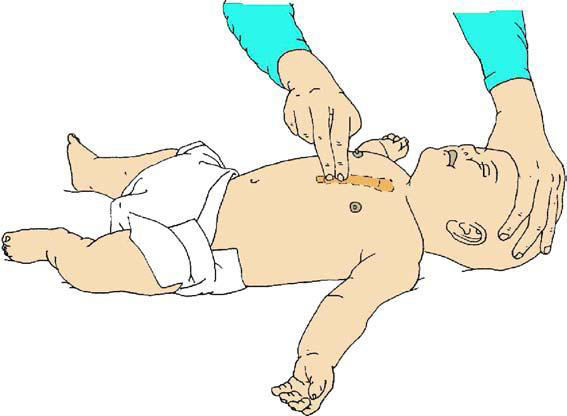
Komprese hrudníku se zahají co nejdříve a to do hloubky 5 – 6 cm s frekvencí 100 – 120/min (jako pomůcka k určení frekvence lze v duchu zpívat koledu „Rolničky, rolničky“), optimálně na pevném povrchu. Pozice rukou na dolní poovině sterna (dominantní ruka na hrudník s propletením rukou). Frekvence dýchání a vdechů je 30:2, u novorozenců 3:1. Střídání v resuscitaci optimálně po 2 minutách.
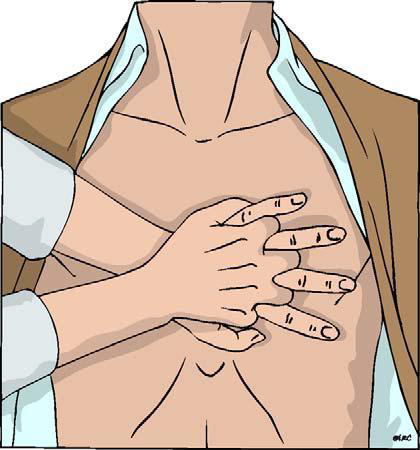
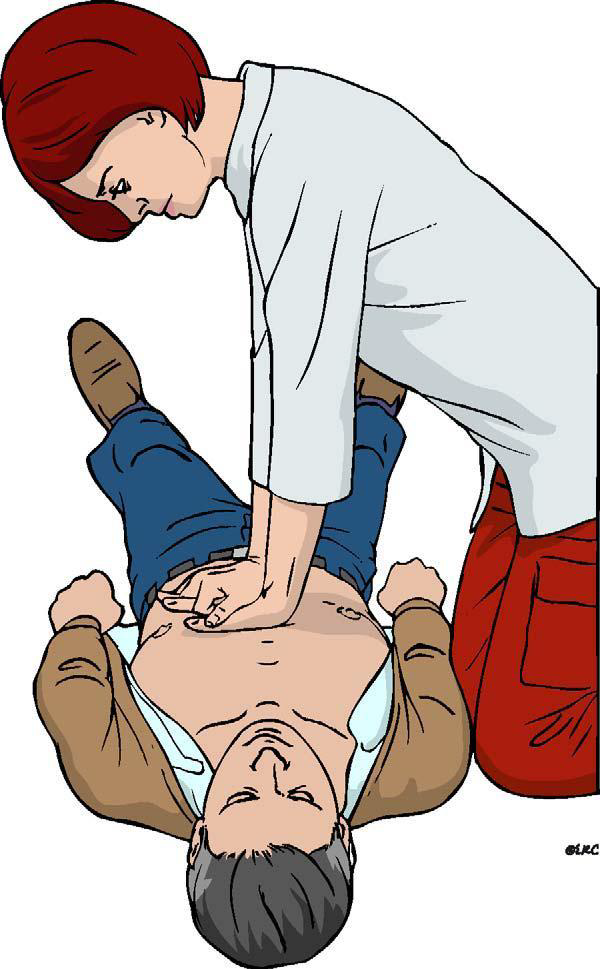
U dítěte jednou rukou, u novorozence jen prsty.
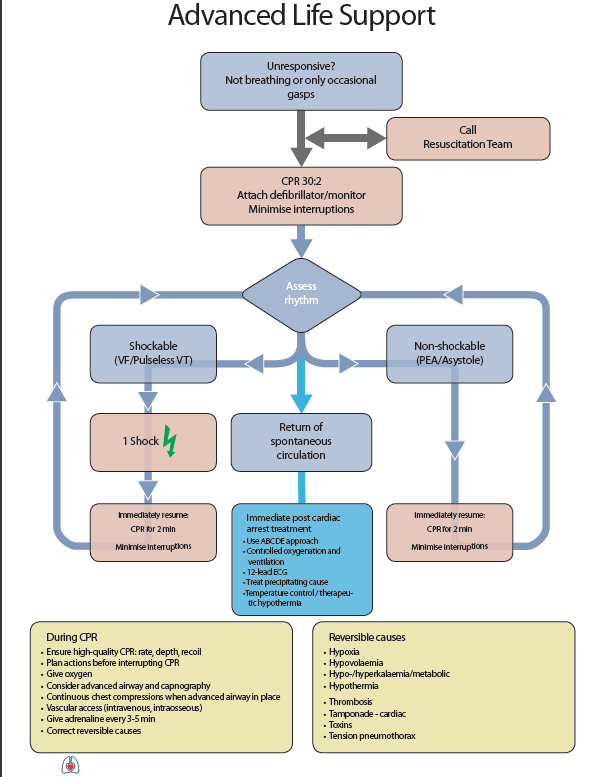
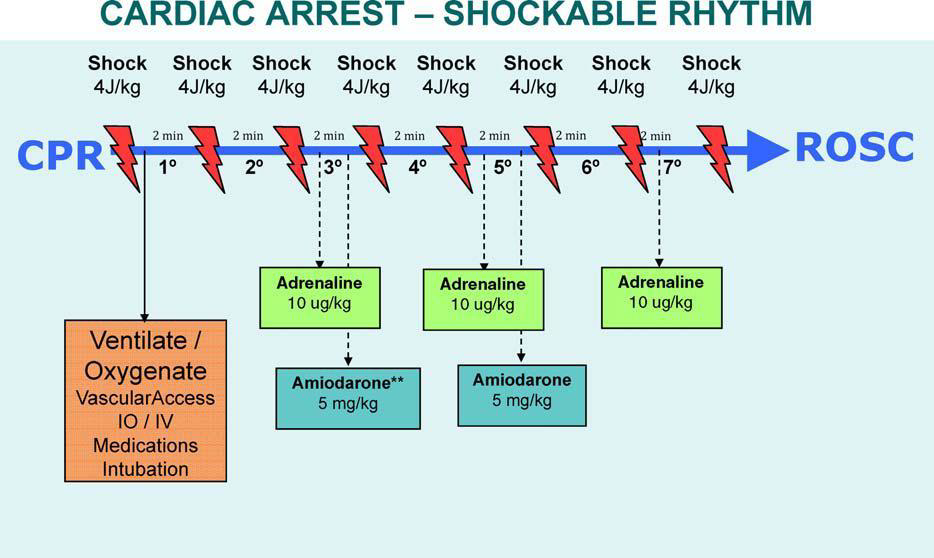
Po zahájení resuscitace je nutné zjistit rytmus, pokud je defibrilovatelný, provést ihned defibrilaci a poté bez další kontroly rytmu pokračovat 2 min v resuscitaci. Přerušení na výboj by mělo být maximálně na 5 sekund.
Defibrilace
- Bezpulzová KT, FIKO
- 150-200 J bifazický defibrilátor (další výboj stejný/vzrůstající)
- 360 J monofazický defibrilátor
- KT
- 120-150 J bifazický defibrilátor
- 200 J monofazický defibrilátor
- SVT, flutter síní
- 70 J bifazický defibrilátor
- 200 J monofazický defibrilátor
- Stimulace – symptomatická bradykardie nereagující na farmakoterapii, AV blok II. stupně Mobitz, III. stupně
- AED bez modifikace (atenuace výboje 50-75J, malé pádla) u dětí > 1 rok (vhodné spíše nalepovací elektrody (lepší souhra – zkrácení no flow intervalu)
Vhodné použit kapnometrii během ALS, ukazuje na efektivitu CPR a náhlé zvýšení může indikovat ROSC, ale není to kritérium k zastavení CPR!
Během CPR je vhodné použít echokardografický přístroj optimálně ze subxiphoidálního okna (zde lze identifikovat tamponádu, plicní embolii a hypovolémii). Dále je vhodné použít mechanický přístroj na stlačování hrudníku (např. Lucas)
Ukončení CPR
Úspěšná resuscitace se pozná pomocí ROSC (recovery of spontal circulation) – obnovení spontánního dýchání, spontánní pohyb, kašel, obnovení vědomí (nejčastěji při FIKO a okamžité defibrilaci), nejčastěji ale pokračuje porucha vědomí (hypoxické poškození, ischemicko-reperfůzní syndrom). Po ROSC pacienta je vhodné pacienta nechat ležet na zádech s kontinuálním kontrolováním životních funkcí (ABC) do do doby předání RLP
KPCR nezahájíme při prokazatelné zástavě oběhu bez zahájení CPR > 15 minut u dospělých, >20 minut u dětí za podmínek normotermie. u hypotermie vždy. Trauma neslučitelné se životem, terminálním stádiu základního onemocnění, přítomnosti jistých známek smrti ( skvrny, ztuhlost, zasychání, vychladnutí, hniloba).
KPCR ukončíme po CPR bez ROSC > 30 minut (novorozenec > 15 minut), u asystolie >20 min (novorozenec > 10 minut), po trombolýze > 90 minut!, u hypotermie po obnovení teploty jádra (>33°C).
POTENCIÁLNĚ REVERZIBILNÍ PŘÍČINY NZO „4H+4T„
- hypoxie
- hypovolemie
- hyperkalemie (hypokalemie, hypokalcemie)
- hypotermie
- tenzní pneumotorax
- tamponáda srdeční (vč. traumatu hrudníku)
- toxické látky (otrava, předávkování)
- tromboembolická příhoda
Nutné zavedení i.v. přístupu, pokud nejsme schopni zavést kanylu do 2 minut, je inikován intraoseální přístup.
Farmakoterapie
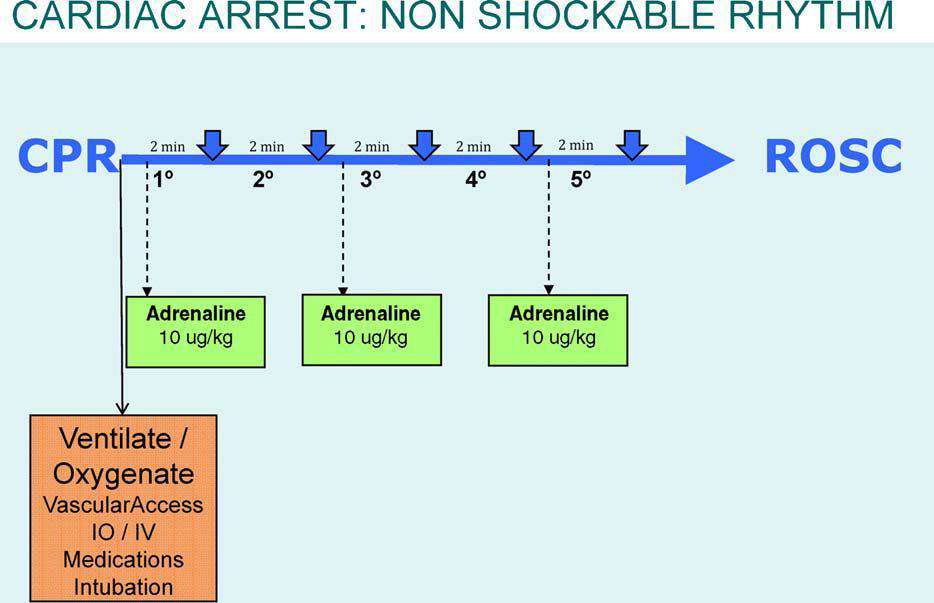
- Adrenalin
- PEA/asystolie: 1mg i.v. à 3-5 min
- FIKO/bezpulzová KT: 1mg i.v. pokud přetrvává po 3 výboji. Opakovat à 3-5 min pokud přetrvává nadále
- Amiodaron
- refrakterní FIKO/bezpulzová KT: 300 mg i.v. pokud přetrvává po 3. výboji. Pokud přetrvává zopakovat 150 mg i.v. (po 5. výboji) a dále kontinuálně 900 mg/24 hodin.
- hemodynamicky stabilní KT, rezistentní tachyarytmie
- Atropin
- bradykardie sinusová, síňová, nodální: 0,5mg i.v. do 3 mg
- pokud není reakce, zkusit izoprenalin
- při nestabilitě transkutánní kardiostimulaci, pokud není efektivní transvenózní kardiostimulace (do té doby „fist pacing“)
- CAVE Nepodává se pacientům po transplantaci srdce (zde místo něj glukagon)
- Aminophyllin – při refrakterní bradykardii po Tx srdce, infarktu myokardu spodní stěny a bradykardii při poškození míchy 100-200 mg pomalu i.v.
- Glukagon při bradykardii způsobené intoxinaci beta blokátory a blokátory kalciových kanálů
- Magnezium (2g i.v., případně à 10-15 minut) – KT nebo SVT při hypomagnezémii (diuretika), torsade de pointes, refrakterní FIKO, toxicita digoxinu při hypomagnezémii
- Trombolytická terapie – při vysokém podezření nebo potrvzení tromboembolické příčiny srdeční zástavy
- Tekutiny – pouze při hypovolémii jako příčině srdeční zástavy.
Poresuscitační péče
léčebná hypotermie 32-34°C, 12-24 hodin i u zástav s primárně nešokovatelným rytmem (cílovou hodnotu tělesné teploty individualizovat – možnost i 36°C). Nutná prevence febrílie. Po Rosc se snažíme FiO2 udržovat tak aby SpO2 byla 94-98 %, dále korigujeme glykémii při hodnotě >10 mmol/l. Vždy by měl existovat léčebný prtotokol.
Hlavní zásady
- defibrilace v terénu do 5 minut, v nemocnici do 3 minut
- zahájení ALS v nemocnici MET do 3 minut
- defibrilovat okamžitě jak je to možné
- přerušení KPR maximálně na 5 s
- vše plánovat dopředu!!!

KPCR Dostupné online zde: https://cprguidelines.eu/