Epidemiologie – prevalence významné aortální regurgitace (AR) je 1 %, středně významné 5 %, muži jsou postiženi 1,5 x častěji než ženy, maxium výskytu je ve věku 40 – 60 let.
Etiologie – je mnohočetná, dle místa postižení ji lze rozdělit na:
- Dilatace kořene aorty nebo anulu (anuloaortální ektázie, Marfanův syndrom, aneurysma ascendentní aorty, syfilis) vede k oddálení komisur se vznikem centrálního regurgtiačního jetu.
- Prolaps cípů vede k excentrickému regurgitačnímu jetu.
- Destrukce cípů chlopně – retrakce nebo perforace cípů při revmatické horečce, endokarditidě nebo vrozené BAV.

Postižení typu 1 a 2 lze řešit plastikou, typ 3 pouze náhradou chlopně.
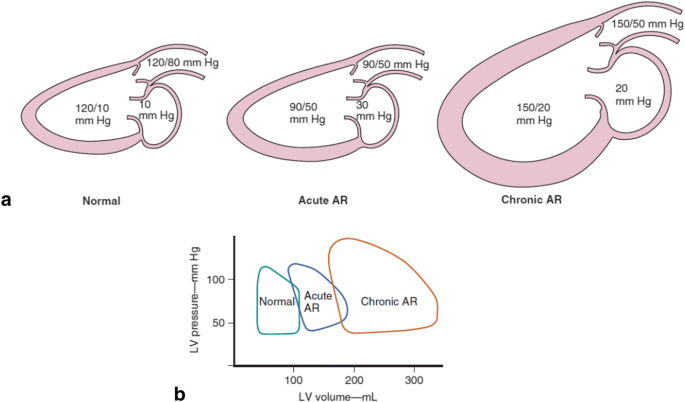
Patofyziologie – při chronické AR dochází k návratu části krve z aorty do dutiny levé komory během diastoly. Levá komora je proto objemově přetížena (tepový objem musí být navýšen o regurgitační objem). Zvyšuje se enddiastolický objem levé komory (preload), což je zpočátku vzhledem k Frank-Starlinogvě mechanismu hodynamicky příznivé a komora dilatuje. Nicméně s ohledem na LaPlaceův zákon (napětí stěny je přímo úměrné tlaku v levé komoře a jejímu průměru a nepřímo úměrně tloušťce její stěny) dochází ke zvýšení i afterloadu. Tedy kromě dilatace levé komory se zvyšuje i její hmotnost a srdce může dosáhnout obrovských rozměrů (cor bovinum). Zvýšený tlak v levé komoře musí být kompenzován zvýšením plnících tlaků levé komory se zvýšením tlaku v levé síní s její následnou dilatací. Postupně dochází k vyčerpání kontraktilních rezerv s následnou systolickou dysfunkcí zpočátku reverzibilní, poté ireverzibilní. CAVE Chronická aortální regurgitace může zůstat dlouho asymptomatická, je proto označována za zákeřnou.
V případě akutní aortální regurgitace (nejčastěji díky aortální disekci, endokarditiě nebo traumatu) dojde k přenosu vysokého diastolického aortálního tlaku na nepřipravenou levou komoru (akutně je levá komora schopna dilatace o pouze 20 %) s velmi výrazným zvýšením diastolického tlaku v levé komoře, zvýšením tlaku v levé síni a jejím přenosu do plicního řečiště. Stav je velice špatně tolerován, má špatnou prognózu a vede ke kardiogennímu šoku. Dochází k plicnímu edému a zároveň snížení dopředného srdenčího výdeje, protože celkový tepový objem se nemění, ale od něj je potřeba odečíst regurgitační objem, efektivní tepový objem proto zůstává velice nízký. Zásadní v diagnostice je TEE. Pokud má pacient přežít, je zásadní emergentní kardiochirurgický výkon, vazodilatační a inotropní léčba má pouze omezený význam.
CAVE Balónková kontrapulzace je u akutní aortální regurgtiace kontraindikována.

Klinický obraz – vada se nejčastěji projevuje sníženou tolerancí zátěže a námahovou dušností. Angina pectoris i synkopy jsou vzácnější, pacient může pociťovat přeskakování srdce, což ale může spíše souviset s pulsacemi karotid (viz Mussetův příznak). Bolesti na hrudníku bývají při dilataci aorty event. i disekci.
Vada progreduje velmi pomalu a dlouho zůstává bezpříznaková, pokud nejsou symptomy, má výbornou prognózu, pokud je příčinou anuloaortální dilatace, vada progreduje výrazně rychleji. Při endsystolickém průměru levé komory 50 mm je 19 % pravděpodobnost rozvoje příznaků, při rozměru > 55 mm jsou již ve vyšším riziku vzniku náhlé smrti (i v případě asymptomatičnosti!). V případě vzniku anginy pectoris je průměrná doba přežití 5 let, v případě vzniku městnavého srdečního selhání umírají většinou do 2 let. Podobně není na co čekat při snížení ejekční frakce levé komory.
Fyzikálně lze nalézt decrescendo diastolický šelest na bazi a v oblasti levé části sterna, zvýšení pulzní tlak (sTK-dTK), Corriganův mrštný pulz, systolická pulzace nehtového lůžka při jeko kompresi (Quinckeho příznak), systolicko-diastolický šelest nad femorální tepnou při kompresi fonendoskopem (Duroziezův šelest). Poslechově lze dále prokázat šelest při dopadu regurgtiačního proudu na přední cíp mitrální chlopně při excentrickém jetu (šelest Austina – Flinta). Retrográdní tok může zpsůobit kývání celé hlavy (Mussetův příznak) nebo uvuly (Mullerův příznak).

Diagnostika
RTG S+P – v pozdějších fázích dilatace levé komory a levé síně, při dilataci ascendentní aorty je vidět její rozšířený stín. Hlavní smysl má RTG S+P v posouzení plicního městnání.
EKG – nález známek hypertrofie levé komory, rotace osy doleva, při přetížení levé komory strain pattern v hrudních svodechl, LBBB a četné KES. Na počátku onemocnění jsou typické hrotnaté T vlny
Echokardiografie – cílem je zhodnocení morfologie chlopně (počet cípů apod.), identifikace mechanismu regurgitace (cípy, šířka anulu a ascendentní aorty). Kvantifikace AR s použitím integrovaného přístu-pu a zhodnocení všech parametrů (tabulka 4). Měření kořene aorty a ascendentní aorty ve 2D je doporučeno na úrovni: anulus, Valsalvovy siny, sinotubulární junkce a tubulární ascendentní aorta. U TEE je základní projekcí k vyšetření aortální regurgitace ME AV LAX a ME AV SAX, při snaze o kvantifikaci průtoku v LVOT pak TG LAX a hluboká transgastrická projekce LAX. K posouzení závažnosti AR je potřeba zhodnotit několik parametrů:
- CFM poměr mezi LVOT a šířkou regurgitačního jetu – ve vzdálenosti cca 1 cm od chlopně změřit LVOT a ve stejném místě šířku jetu a vyjádřit v %. Hodnota > 65 % většinou odpovídá závažné AR. Lze provádět simultánně v barevném M módu. CAVE Nelze provádět u excentrických jetů.

- CFM poměr mezi plochou LVOT a regurgitačního jetu – při TTE se měří v PSAX, při TEE v ME AV SAX. Poměr > 60 % značí vážnou regurgitaci.
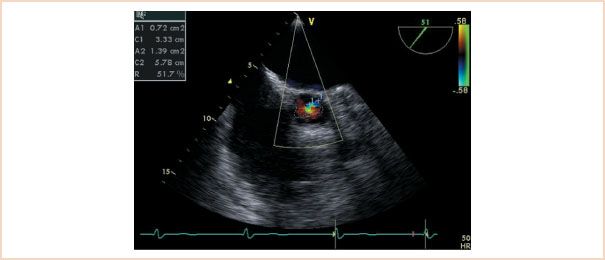
- stanovení vena contracta – nejužší místo regurgitačního jetu. Hodnota > 6 mm značí těžkou AR, hodnota < 3 mm lehkou.

- Rozměr flow convergence a PISA – bylo zjištěno, že u každého regurgitačního jetu vzniká ještě před chlopní (Proximal) určité místo tvaru kolokoule nebo elipsoidu, ve kterém proudí regurgitující krev stejnou rychlostí (Isovelocity) a o nějaké ploše (Surface Area). Pokud máme nastaven Nyquistův limit a rychlost proudění, při které vzniká aliasing, lze z rozměru a plochy, na které vzniká aliasing (PISA) odvodit, jak velké množství krve regurgituje (čím nižší je rychlost aliasingu, tím větší je PISA). Určitou limitací je často nepravidelný tvar PISA. Kroky:
- Změří se rozměr PISA (viz obr. dole vlevo) za dané rychlosti aliasingu. Z jeho rozměru odvodíme povrch koule. S = 2πr. Pokud vynásobím rychlostí aliasingu (cm), získáme rychlost proudění ml/s.
- Máme tedy určitou rychlost proudění v PISA, a změříme maximální regurgitační rychlost Vmax. Pak lze efektivní regurgitační plochu (ERO) = rychlost proudění / Vmax.
- Pokud máme ERO a vynásobíme jej časově rychlostním integrálem VTI získaným z CW a získáme regurgitační objem RV.

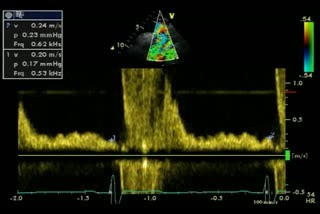
- Reverzní tok v descendentní aortě – PW zjištěný reverzní tok, obecně lze říct, že čím delší je reverzní aortě, tím je regurgitace závažnější. Při holodiastolickém reverzním toku lze říct, že jde o významnou aortální regurgitaci (např. při bradykardii nebo při akutní AR může i při velmi významné vadě končit reverzní tok ještě před koncem diastoly). Dle guidelines je známkou hemodynamické závažnosti rychlost reverzního toku na konci diastoly (na vrcholu kmitu R) > než 20 cm/s.
- Stanovení tepového objemu přes RVOT a LVOT – pomocí plochy RVOT/LVOT vynásobené PW zjištěným VTI stanovíme tepový objem jdoucí přes RVOT (referenční) a následně přes LVOT. Hlavní myšlenkou je, že tepový objem LVOT by v nepřítomnosti vad i zkratů měl být totožný s RVOT. V případě AR je tepový objem LVOT navýšen o regurgitační frakci, tedy RV = SV LVOT – SV RVOT. CAVE Obrovskou limitací je, že v případě jakékoliv chlopenní nebo zkratové vady kdekoliv mezi LVOT a RVOT je použití této metody znemožněno. Podobně lze i použít místo RVOT průtok přes mitrální chlopeň, kde místo rozměru RVOT se stanovuje rozměr mitrálního anulu a VTI se provádí z transmitrálního průtoku.
- PHT – je funkcí poklesu rychlosti regurgtiačního toku. Hlavní myšlenkou je, že čím je regurgitace závažnější, tím větší množství krve se vrací zpět do levé komory a dochází k rychlejšímu poklesu tlakového gradientu. Známkou závažné regurgitace je PHT < 200 ms. Při této příležitosti je také vhodné si všimnout toho, jak denzní je regurgitační CW jet (čím denznější, tím je regurgitace závažnější.

- Zásadní je také posuzovat hemodynamické důsledky AR – tedy zejména rozměr levé komory a EF LK.

- echokardiografické známky akutní aortální regurgitace – pacient bývá. v těžkém stavu (kardiogenní šok, plicní edém), vada je špatně tolerovaná. Levá komora se může rozšířit akutně max o 20 %, proto bývá dilatována pouze mírně, podobně nemusí být ani masivní regurgitační jet. Vždy je potřeba pečlivě prozkoumat cípy chlopně (přítomnost vegetací popř. perforace cípů). Následně je indikován urgentní kardiochirurgický výkon. CAVE Je zde kontraindikována aortální balónková kontrapulzace.
- V případě suboptimálního echokardiografického obrazu nebo diskrepance je indikována MRI.
CAVE V guidelines i echokardiografické praxi je opakovaně zdůrazněno, že je nutný integrovaný přístup, tedy hodnotit závažnost vady z více parametrů včetně hemodynamického dopadu na levou komoru a nikoliv z jediného parametru (např. pouze PHT).
Katetrizace – množství regurgitované kontrastní látky se semikvantitativně hodnotí při ventrikulografii prováděné při SKG. Dříve se používala barvivá diluce. Invazivní došetření izolovaně pro došetření AR se nyní nepoužívá.
Terapie
I. Farmakoterapie – dříve se hojně užívala vazodilatační léčba (ACEI, CaA), není škodlivá ani nepomůže, nicméně nelze jí oddalovat timing operace. V guidelines je ve třídě IIb doporučena při dilatované levé komoře. Naopak izolovaná vazodilatační léčba je kontraindikována u Marfanova syndromu, kde jsou vhodné beta blokátory, nicméně při závažné AR jsou nepříznivé tepové frekvence < 55/min (dlouhá diastola = větší regurgitační frakce).
II. Chirurgická terapie – zde je potřeba zodpovědět několik otázek:
- 1. otázka – je přítomna závažná dilatace ascendentní aorty? (> 55 mm, v případě BAV nebo disekci aorty v RA nebo OA > 50 mm, při Marfanově syndromu > 45 mm, při Loeys-Dietzově syndromu > 43 mm). Pokud ano, je indikována operace, pokud ne:
- 2. otázka – jde o závažnou aortální regurgitaci? Ne? Tak musíme hledat jiné příčiny. Ano? Pak…
- 3. otázka – jsou přítomny symptomy? Pokud ano, je indikována operace, pokud ne:
- 4. otázka – jsou přítomny známky hemodynamické kompromitace levé komory (EF LK < 50 %, LVEDD > 70 mm, LVESD > 50 mm/u malých lidí 25 mm/m2 BSA)? Pokud ano, je indikována operace, pokud ne tak pacienta sledujeme 1x ročně, v případě potřeby samozřejmě častěji.
AR se dřívě téněř vždy řešila náhradou aortální chlopně (AVR), nyní se stále častěji indikují plastiky (AVP), nejčastěji pomocí centrální plikace, augmentací cípu perikardem, při:
- dilataci ascendentní aorty – prostou suprakoronární náhradou acendentní aorty protézou
- pokud je dilatovaný i anulus (anuloaortální ektázie) je indikována Bentallova operace (náhrada vzestupné aorty s konduitem se zabudovanou aortální chlopní s reimplantací koronárních tepn do konduitu).
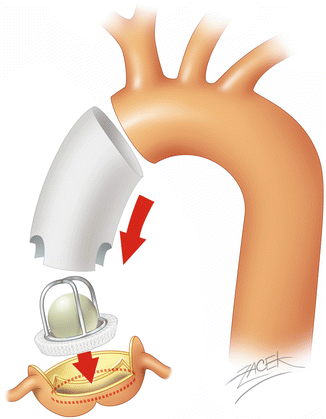
- pokud nejsou postiženy aortální cípy, lze aortální chlopeň zachovat:
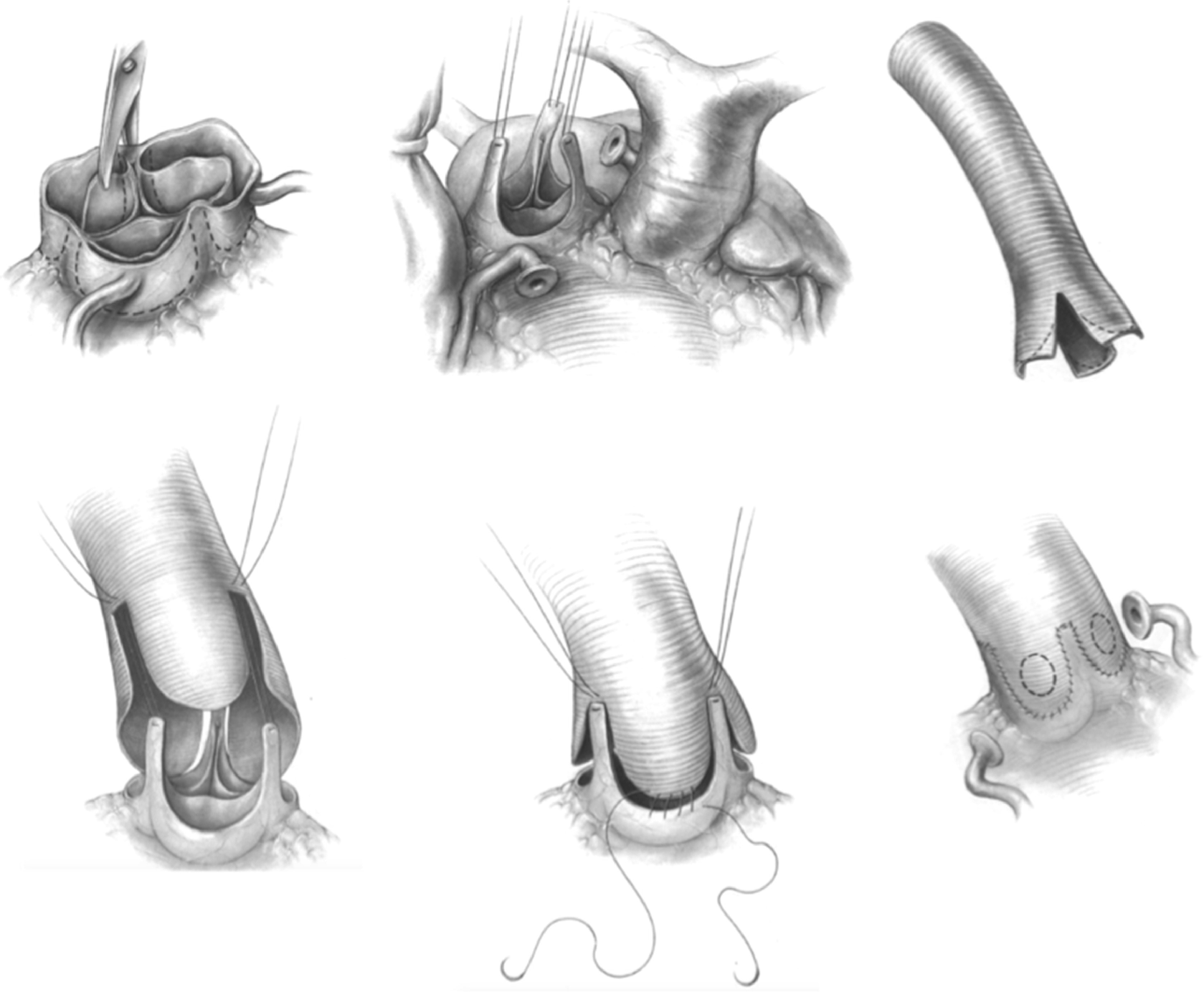
- reimplantace aortální chlopně dle Davida – aortální chlopeň se vypreparuje, vtáhne se dovnitř náhrady ascendentní aorty a poté se do této náhrady implantují i koronární tepny.
- remodelace aortálního kořene dle Yacouba – aortální siny, sinotubulární junkce i proximální část dilatované aorty se odstraní a nahradí protézou. Dilatovaný anulus se obšije a zúží a stabilizuje extraaortálním prstencem (bez něj docházelo k dřívěji velmi časté redilataci aortálního anulu s opětovnou regurgitací).
- Rozdíly – Yacoubova operace spočívá v nahrazení ascendentní aorty a Valsavových sinů protézou, Davidova operace spočívá ve vtažení aortální chlopně s komisurama do tubulární protézy, která současně nahradí i ascendentní aortu. Tím se docílí stabilizace anulu, Valsavských sinů i ST junkce.
- Výhodou je, že u obou výkonů není nutná antikoagulační ani antiagregační léčba. Během prvních 5 let je 5 – 10 % riziko selhání plastiky s nutností reoperace.