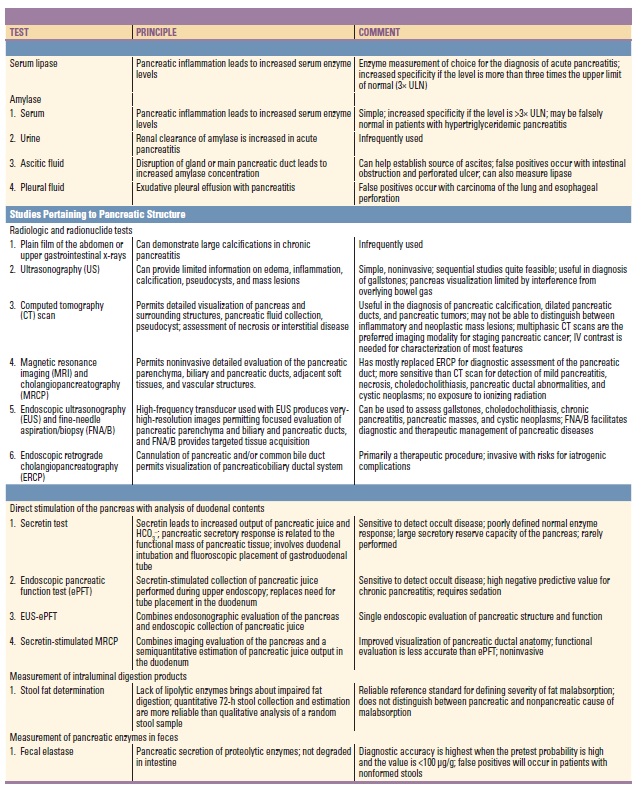
Testy vhodné k diagnostice chorob pankreatu
1. Pankreatické enzymy v tělesných tekutinách
1. Amyláza a lipáza v séru – hodnoty > 3x ULN (horní limit fyziologického rozmezí) v kombinaci s bolestí epigastria svědčí s vysokou pravděpodobností pro akutní pankreatitidu. K jejich zvýšení dochází do 24 hodin od začátku bolestí a přetrvává 3 – 7 dnů (pokud není přítomna ruptura nebo obstrukce ductus pancreaticus nebo pseudocysta dochází k návratu k normě během týdne).
K normální hladině amyláz a lipáz dochází, pokud je:
- prodleva 2 – 5 dnů od získání vzorků po jejich zpracování.
- příčinou bolesti je spíše chronická pankreatitida než její akutní forma.
- akutní pankreatitida vzniká při hypertriacylglycerolémii, kdy může být falešně snížená hladina amyláz i lipáz).
CAVE Při absenci objektivních známek chronického zánětu na sonu břicha, CT, MRCP nebo EUS a mírném zvýšení amyláz a lipáz nelze hovořit o chronické pankreatitidě.
Hladina amyláz může být zvýšena i z řady extrapankreatických důvodů (amylázy se nachází ve větším množství ve slinných žlázách, stopově i ve vejcovodech, plicích, štítné žláze, tonsilách a mohou být produkovány i řadou tumorů, např. plic, jícnu, prsu a ovária). Stanovení izoenzymu sérové amylázy není dostatečně přesné k určení příčiny její elevace (zejména pokud je zvýšení pouze mírné). Při nejasné příčině hyperamylázemie je vhodné stanovení makroamylázy.
Při chronickém renálním selhání (GF ˂ 0,75 ml/s) je obvykle zvýšena hladina amyláz (bývá < 3x ULN), lipázy i trypsinu. Neexistuje tedy žádný krevní test pro přesnou diagnózu akutní pankreatitidy u pacientů se selháním ledvin (je vhodné stanovit hladinu jak amylázy, tak lipázy).
2. Amyláza v ascitu – zvýšená hladina amyláz v ascitu vniká při akutní pankreatitidě, ruptuře ductus pancreaticus nebo pankreatické pseudocysty a při některých chorobách, které akutní pankreatitidu imitují (např. střevní obstrukce, infarkt střeva, perforovaný žaludeční vřed).
3. Amyláza v pleurálním výpotku – zvýšená hladina amyláz v pleurálním výpotku vniká při akutní a chronické pankreatitidě, karcinomu plic a perforaci jícnu.
2. Zobrazovací metody
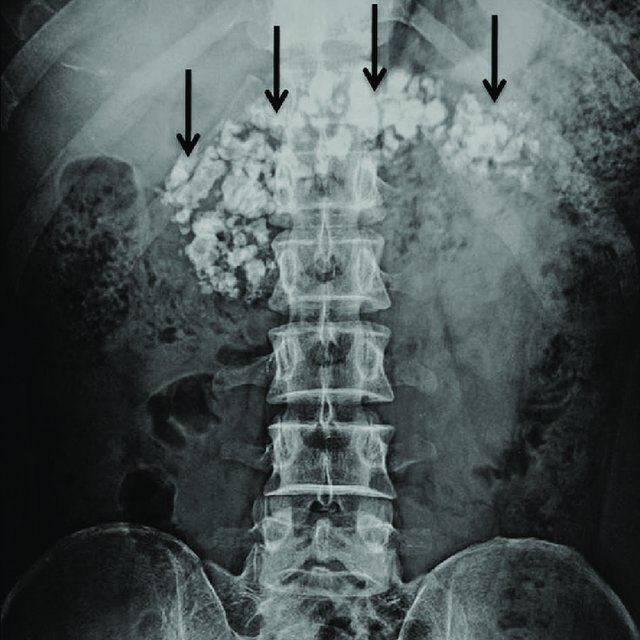
Prostý rentgen břicha – může být vhodný při průkazu komplikací akutní pankreatitidy (ileus), pro vlastní diagnostiku není zásadní. Může prokázat masivní kalcifikace při chronické pankreatitidě.
Ultrazvuk břicha – většinou úvodní zobrazovací metoda při podezření na chorobu pankreatu (při plynatosti tlustého střeva nebo obezitě pacienta má vyšetření sníženou výtěžnost). Může prokázat edém, zánět a kalcifikace, které nemusí být prokazatelné na RTG břicha, dále pankreatickou pseudocystu, tumor nebo žlučové kameny a poskytnout důležité informace při akutní pankreatitidě, kdy je pankreas typicky zvětšený a prosáklý, chronické pankreatitidě, pankreatické pseudocystě s nálezem hladké kolekce, obsahující anechogenní tekutinu a karcinomu pankreatu, který bývá často > 3 cm.

CT břicha – nejlepší zobrazovací metoda, která bývá většinou indikována po ultrazvukovém vyšetření nebo při podezření na komplikace akutní a chronické pankreatitidy (zejména pankreatické a peripankreatické akutní tekutinové kolekce, pseudocysty, nekrózy, kalcifikace) nebo tumor. Perorální podání kontrastní látky zvýrazní trávicí trubici a zlepší přehlednost břicha, i.v. podání kontrastní látky umožní přesnější průkaz pankreatických nekróz. Při akutní pankreatitidě lze prokázat zvětšení a nepravidelnost kontury pankreatu s průkazem pankreatické tekutiny.
CAVE Pokud se z fyzikálního vyšetření a laboratorních testů prokáže akutní pankreatitida, nemá smysl provádět CT vyšetření břicha (mimo závažných důvodů) dříve než po 3 dnech (nedojde k ohraničení nekróz).
EUS – při endoskopickém ultrazvuku (EUS) vzniká obraz pankreatu a vývodů s vysokým rozlišením. V diagnostice akutní pankreatitidy není vhodná, naopak optimální po jejím vyléčení ke zhodnocení přítomnosti predisponujících faktorů, včetně malignity, choledocholitiázy, pancreas divisum nebo lézí v oblasti ampuly). Naopak v diagnostice chronické pankreatitidy již byla vyvinuta i diagnostická kritéria. EUS lze užít při navigaci při alkoholové blokádě plexus celiacus (chronická pankreatitida, karcinom) nebo aspiraci nebo biopsii (karcinom pankreatu, aspirace pankreatické cysty).
MRI a MRCP – magnetická rezonance (MRI) a magnetická cholangiopankreatografie (MRCP) jsou vhodné k zobrazení žlučovodů, parenchymu pankreatu (akutní a chronická pankreatitida, tumory a cysty), žlučového a pankreatického vývod (posouzení choledocholitiázy) i tumorů pankreatu. Umožní posouzení závažnosti akutní apendicitidy, navíc lze odlišit tekutinu od nekrotických hmot (T2-vážené sekvence) a odhalit krvácení do pseudocyty (T1-vážené sekvence). U chronické pankreatitidy umožňuje po podání sekretinu zhodnocení velkých i malých žlučovodů
ERCP – EUS a MRCP se v současnosti dává přednost k diagnostice a ERCP se ponechává až k terapeutické intervenci (riziko post-ERCP pankreatitidy po 5 – 10 % výkonů, zdá se že její incidenci lze snížit předchozím podáním indometacinu per rectum popř. implantací stentu do ductus pancreaticus).
Pro karcinom pankreatu je typická stenóza nebo obstrukce ductus pancreaticus a/nebocholedochus („double-duct sign“), při chronické pankreatitidě může stenóza a nepravidelnost ductus pancreaticus připomínat obraz karcinomu, tento obraz může vznikat ale i důsledkem věku (zde je alterován pouze ERCP obraz, ale ostatní výsledky, např. sekretinového testu, bývají normální) nebo po atace akutní pankreatitidy.
Radiologicky navigovaná biopsie pankreatu – perkutánní aspirační nebo punkční biopsie umožní odlišení pankreatitidy od tumoru.
3. Testy exokrinní funkce pankreatu
Sekretinový test – intenzita pankreatické sekrece po stimulaci je přímo úměrná hmotě pankreatu. Ke stimulaci je podán sekretin v dávce 0,2 μg/kg s následným sběrem duodenálního obsahu. Normální hodnoty jsou:
- objem ˃ 2 ml/kg/hod
- – HCO3– koncentrace ˃ 80 mmol/l (nejcitlivější test při diagnostice chronické pankreatitidy, při které je koncentrace nižší)
Při chronické pankreatitidě může docházet k diskrepancím mezi jednotlivými testy (např. sekretinový test s HCO3– ˂ 80 mmol/l, ale současně normálním množství tuku ve stolici). Ke steatoree nedojde, pokud se celková lipolytická intraluminální aktivita nesníží pod kritickou mez. Je třeba si uvědomit, že k dostatečné lipolytické funkci, při které nevzniká steatorea, stačí pouze malé množství lipázy. Jinak řečeno, abnormální sekretinový test bývá pozitivní již ve stádiu, kdy nedojde k poklesu exokrinní funkce pod kritickou hranici.
Ke steatoree dochází až ve velmi pokročilých stádiích chronické pankreatitidy.
Hladiny pankreatických enzymů (např. elastázy) ve stolici – pankreatickou sekreci lidské elastázy-1 (FE-1) odráží její množství ve stolici. Test je jednoduchý, ale má nízkou senzitivitu a může být navíc falešně pozitivní. Pokles aktivity ve stolici lze prokázat u pacientů s těžkou chronickou pankreatitidou a cystickou fibrózou:
- norma ˃ 200 μg/g
- mírná porucha exokrinní dysfunkce 100 – 200 μg/g
- těžká porucha exokrinní dysfunkce ˂ 100 μg/kg