Epidemiologie, etiologie, patogeneze – prevalence sideropenické anémie v ČR je cca 5 % u mužů a 10 % u žen, ale v rozvojových zemích až 50 %. Příčiny sideropenické anémie lze velmi jednoduše rozdělit na nadměrné ztráty, (nejčastější), nedostatečný přívod a zvýšenou spotřebu:
1. Nadměrné ztráty
- z gastrointestinálního traktu – zde nejčastěji krvácení (hemerodiny, divertikly, vředy, polypy a nádory, IBD, parazité apod.
- z gynekologické oblasti – během menstruace u žen dochází ke ztrátě 40 – 60 ml za cyklus, což je fyziologicky kompenzováno nárůstem resorpce železa ze střeva ze 7 – 10 % na až 25 % železa přijatého stravou. Dále je samozřejmě nutné vyloučit nádory.
- z urologické oblasti – méně častěji, nejčastěji nádory a litiáza.
- ostatní – v rámci hemodialýzy, časté darování krve apod, velmi vzácně i plicní etiologie (alveolární hemoragie).
2. Nedostatečný přívod
- Nedostatečný přívod je velice vzácný, spíše se mohou podílet látky, které snižuji resorpci železa (vaječný bílek, kravské mléko a hlavně fytáty, obsažené v rostlinné dietě, polyfenoly, obsažené v kávě, čaji a víně, rovněž inhibují vstřebávání železa).
- Porucha vstřebávání v rámci celiakie, Crohnově chorobě tenkého střeva nebo poresekci žaludku a tenkého střeva.
3. Zvýšená spotřeba
- Těhotenství – nároky na přívod železa stoupají na 20 – 25 mg. Pokud není železo substituováno,vyvine se sideropenie u 70 % těhotných.
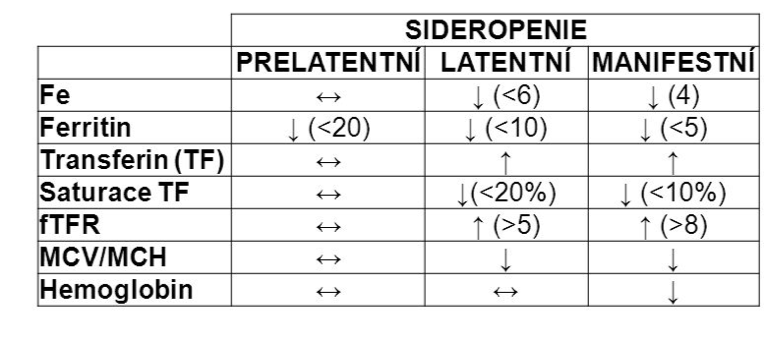
Sideropenie se obvykle vyvíjí pomalu v prelatentní fázi dochází díky negativní bilanci železa k postupnému vyčerpání jeho zásob, v latentní fázi jsou již zásoby zcela vyčerpány a je snížena jeho dodávka do prekurzorů v kostní dření, nicméně erytropoéza není ještě limitována. V manifestní fázi již vzniká anémie.
železo není potřeba pouze ke tvorbě hemoglobinu, ale i jiných hemových (hemoglobin, myoglobin, kataláza, peroxidáza, cytochromy) a nehemových bílkovin.
Klinický obraz – hlubší sideropenie se projevuje anemickým syndromem (slabost, únava, palpitace, dušnost), dále poruchy epitelu (pálení jazyka, „koutky“, koilonychie), předčasné šedivění vlasů a dominuje celková bledost pacientů
Diagnostika
- Prelatentní sideropenie – uplatňují se kompenzační mechanismy (zvyšuje se resorpce železa z GIT, klesá tvorba feritinu i obsah zásobního železa v monocytech a makrofázích kostní dřeně.
- Latentní sideropenie – feritin je snížen pod 12 μg/l, je snížena i hladina železa a saturace transferinu a naopak, zvýšena jeho vazebná kapacita i koncentrace solubilních transferinových receptorů. Koncentrace protoporfyrinu v erytrocytech je zvýšena (není spotřebován syntézou hemu). V kostní dřeni klesá počet sideroblastů.
- Manifestní sideropenie – hladina feritinu je pod 5 μg/l, v dřeni je < 10 % sideroblastů a vzniká hypochromní a mikrocytární anémie (anémie je hypoproliferativní, protože se nedostatečně tvoří hemoglobin).
CAVE Hladina feritinu může být falešně zvýšena při zánětu nebo jiném akutním stavu (jde o protein akutní fáze).
CAVE Vždy je třeba pátrat po příčinách sideropenie, která je vždy příznakem jiné (často závažné) choroby.
Terapie
- Nejdůležitějším krokem je odstranění příčiny sideropenie (ošetření vředu, terapie nádoru apod.).
- Zároveň je nutné zahájení substituce železa. Optimální léčba zvýší hladinu železa o 2 g hemoglobinu/litr denně, k čemuž je zásadní resorpce 50 – 60 mg železa (při optimální resorpci 25 % = cca 200 mg železa v potravě). Perorálně jsou dostupné nejčastěji 100 mg tablety, tedy postačující dávkování 100 mg ráno a večer. K parenterální aplikaci železa je nutné přistoupit pouze v případě špatné resorpce z GIT (určité riziko anafylaxe).. Po normalizaci hemoglobinu je v substituci nutné pokračovat až do normalizace zásob (normalizace hladiny feritinu). Resorpci železa je možné podpořit současným podáním vitamínu C, který resorpci zvyšuje.
Platí 2 ml krve = 1 mg zásobního železa.
Anémie chronických chorob
Jedná se o anémii doprovázející chronické stavy (infekce, záběty, sýstémové choroby a nádory), která je zpsobena uvolněním prozánětlivých cytokinů, které působí neschopnost organismu uvolnit železo ze svých zásoba doručit jej do kostní dřeně.
IL-1 přímo snižuje tvorbu EPO a zároveň cestou IFN-γ snižuje vnímavost erytroidních prekurzorů k EPO. Podobně působí TNF-α cestou IFN-β. IL-6 zároveň zvyšuje produkci hepcidinu játry, který inhibuje funkci feroportinu a tím uvolnění železa ze zásob. Výsledkem je snížení hladiny železa v séru s jeho retencí intracelulárně. Situace dále zhoršuje zkrácení přežívání erytrocytů.
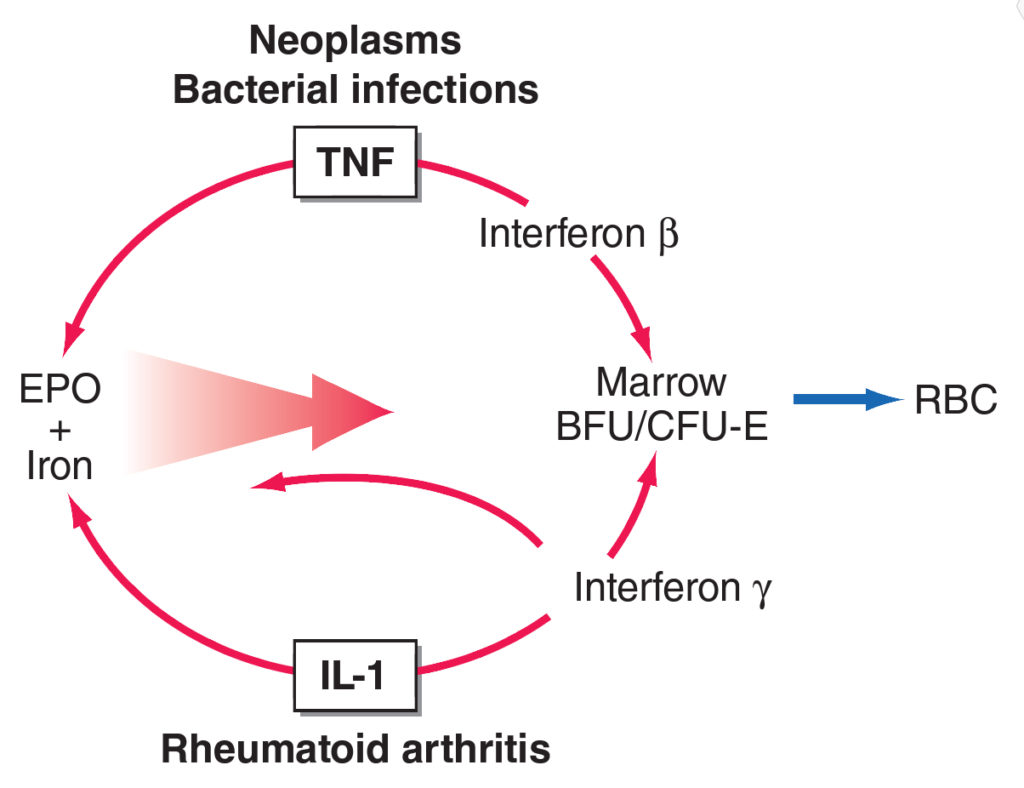
Klinicky dochází ke vzniku anémie nejméně po 1 – 2 měsících trvání choroby. anémie něbývá většinou kritická a její příznaky jsou často zastíněny příznaky základní choroby.
Anémie je zpočátku normocytární a normochromní, ale pokud je dlouhodobě přísun železa do kostní dřeně snížen, stává se hypochromní a mikrocytární. Je snížena hladina železa v séru, ale zároveň i klesá hladina transferinu, jeho satruace proto bývá normální. Hlavním rozdílem proti sideropenii je, že hladina feritinu je normální nebo zvýšená a je zvýšená koncetrace solubilních transferinových receptorů. Poměrně spolehlivé rozlišení dá vyšetření kostní s barvením na železo, kde lze prokázat zvýšený počet makrofágů s obsahem železa (siderofágů) v kontrastu s nízkým počtem siderocytů a sieroblastů.
Základem léčby je terapie vyvolávající choroby se snížením hladiny zánětlivých cytokinu. Podávat železo nemá smysl, protože ho organismus obsahuje dost, pouze ho neumí mobilizovat. V případě výrazné anémie je indikováno podání erymasy. Léčbou volby při anémii související se selháním ledvin je podání erytropoetinu.
Anémie z krevních ztrát
Anémie z krevní ztráty vzniká v důsledku akutního krvácení (vnějšího nebo vnitřního). Náhlá ztráta 30 % krve může vést k šoku a smrti, pokud je ztráta dlouhodobější (v řádu dnů), je možné přežít i ztrátu 60 % objemu krve (dochází ke kompenzatornímu přesunu tekutin z intersticia do cév.
Příznaky jsou dány hypovolemií a nedostatečným transportem kyslíku. Úvodem je ztráta krve kompenzována vazokonstrikcí a snížením perfúze orgánů, které nejsou z krátkodobého hlediska vitálně důležité (ledviny a kůže – proto se šok projeví chladnou periferií a oligurií) s cílem zajištění perfúze srdce a mozku. S progredující krevní ztrátou dochází ke vzniku hemoragického šoku s nitkovitým pulzem, slabostí, pocitem žízně s následnou poruchou vědomí a smrtí.
CAVE Akutně vzniklé krvácení se neprojeví poklesem hemoglobinu, ale hypovolemickým šokem. K poklesu v krevním obrazu dochází až v řádu hodin.
Terapie je komplexní je nutné zastavit krvácení a doplnit krevní ztráty a objem (podávání infuzí, krevních koncentrátů a plazmy). Než se tak stane je nutné podání katecholaminů (noradrenalin). Jako ukazatel adekvátnosti lze využít diurézu (neměla by klesnout pod 30 ml/h) a další parametry (centrální žilní tlak, inspirací kolaps dolní duté žíly s inspirací nebo Dopplerovské posouzení signálu v dolní duté žíle…).
Chronické krevní ztráty vedou ke vzniku sideropenické anémie (viz výše).
Anémie chronických nemocí ledvin
Závažnost anémie koreluje se stupněm renální insuficience, díky snížené produkci EPO postižěnými ledvinami. Sérová hladina železa, TIBC i hladina feritinu jsou obvykle normální.
CAVE Sideropenii mohou způsobit krevní ztráty vznikající během hemodialýzy.
Ostatní příčiny hypoproliferačních anémií
Vzniká při hypogonadismu, vzhledem k pozitivnímu efektu androgenů a estrogenů na erytropoézu. Dále při proteinové malnutrici a u 30 % jedinců > 65 let (nejasné příčiny).
Obecná pravidla terapie – pokud není přítomen anemický syndrom, je lepší postupovat konzervativně a v případě anemického syndromu jsou jednoznačně indikovány krevní převody (1 erymasa obvykle zvýší hledinu hemoglobinu o 8 – 10 g/l). Při nedostatku zásadních látek (železo, EPO) je indikována jeho substituce. CAVE Př léčbě EPO se zvyšuje rychlost erytropoézy a sideropenie může vzniknout sekundárně.