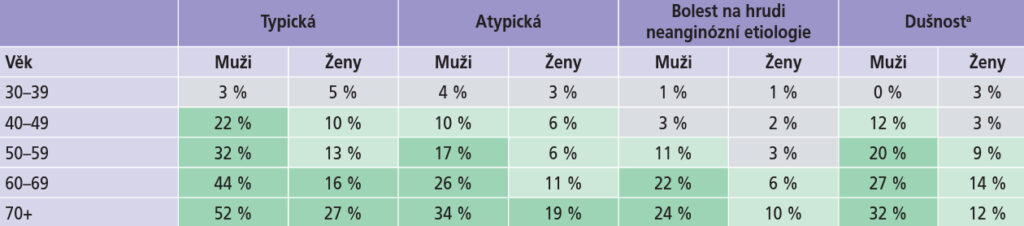
Podezření na stabilní koronární nemoc
1. krok – zhodnocení příznaků. U pacienta je třeba hodnotit tři charakteristiky obtíží:
- svíravý pocit vpředu na hrudi nebo v krku, čelisti, rameni nebo paži
- tento je vyvolán fyzickou námahou
- odezní do pěti minut v klidu nebo po užití nitrátů
Při typické angině pectoris (AP) jsou splněny všechny tři podmínky, při atypických obtížích dvě, při neanginózní bolesti jedna nebo žádná. Při hodnocení zavažnosti AP je stále používána CCS klasifikace (Obr. 1).

Vždy je potřeba vyloučit nestabilní anginu pectoris (NAP), která je definována jako klidová AP (CCS IV), popř. nově vzniklá AP CCS II-III trvající méně než dva měsíce, popř. rychle se horšící AP. U nízkorizikových pacientů je doporučeno použít tyto algoritmy, u vysokorizikových (recidivující AP, srdeční selhání, dynamika troponinu, dynamické změny na EKG) guidelines pro infarkt myokardu.
2. krok – zhodnocen celkového stavu pacienta. Pokud zhodnotíme, že pacient by stejně nezvládl revaskularizační výkon (PCI/CABG) a koronární nemoc (CAD) je pravděpodobná, není potřeba její potvrzení a je možné ji rovnou zaléčit.
3. krok – základní vyšetření. Základem při podezření na CAD je:
- 12 svodové EKG, event ambulantní monitorování EKG (CAVE k vyloučení arytmie jako příčiny AP, nikoliv k průkazu CAD).
- u vybraných pacientů RTG S+P
- laboratorní vyšetření
- KO, urea, kreatinin, lipidy (včetne LDL), TSH, fT4, glykémie, HbA1C (při nejasnosti oGTT)
- při podezření na NAP popřípadě akutní koronrání syndrom (AKS) opakovaně troponin
- echokardiografické vyšetření – při ischemické kaskádě (porucha perfúze – zvýšení laktátu – regionální diastolická dysfunkce – regionální systolická dysfunkce – EKG změny – angina pectoris) je indikováno k vyloučení regionální poruchy kinetiky odpovídající postiženému koronárnímu povodí.
- MRI – při neprůkazném echokardiografickém vyšetření
4. krok – stanovení předtestové pravděpodobnosti (PTP) CAD. Při PTP < 5 % je pravděpodobnost CAD tak malá, že k jejímu došetření musíme mít jasný důvod. Podobně by pacienti neměli být ihned odesílání k selektivní koronarografii (SKG), pokud k tomu není jasný důvod. PTP je zvýšeno při přítomnosti klasických rizikových faktorů ICHS, klidových změnách na EKG (Q/ST-T úsek), abnormálním zátěžovém EKG, dysfunkci LK popř. kalcifikacích koornárních tepen na CT.
5. krok – volba vhodného vyšetření.
- u pacienta s vysokou klinickou pravděpodobností přítomnosti CAD, s AP nereagujícími na léčbu nebo vznikající již při malé intenzitě je vhodné provedení přímo SKG.
- neinvazivní vyšetření anatomie koronárních tepen – prováděno pomocí CT koronarografie. Při zjištění anatomicky významné stenózy (50 – 90 %) je stejně vhodné provedení neinvazivního/invazivního funkčního testu. Pouze při velmi těsné stenóze (> 90 %) lze pouze na základě anatomie předpokládat ischémii myokardu. CT koronarografie se nedoporučuje při rozsáhlých kalcifikacích koronárních tepen, nepravidelné srdeční akci a obezitě.
- zátěžové EKG k vyloučení obstrukční CAD není vhodný, vhodné je provedení zátěžové zobrazovací metody a použít lze pouze v případě jeho nedostupnosti. Nevhodné u pacientů s iniciálními změnami na EKG nebo přisoučasné léčbě digitalisem.
Obecně lze říct, že pokud je riziko obstrukční CAD zanedbatelné (< 5 %), není nutné došetřovat. V případě nízkého rizika vhodná CT koronarografie, event. se zvyšujícím se rizikem zátěžové zobrazovací testy. V případě vysokého rizika (viz výše) nebo při nejasném nálezu při funkčních vyšetřeních je indikována přímo SKG.
CAVE Při neinvazivních zátěžových testech se nehodnotí anatomie, ale pouze přítomnost ischémie (tedy neodhalí méně závažné morfologické změny, které nevdedou k ischémii). Naopak při CT koronarografii se nehodnotí ischémie, pouze anatomické změny (např. zjištěná 70 % stenóza RIA nemusí nutně působit obtíže).
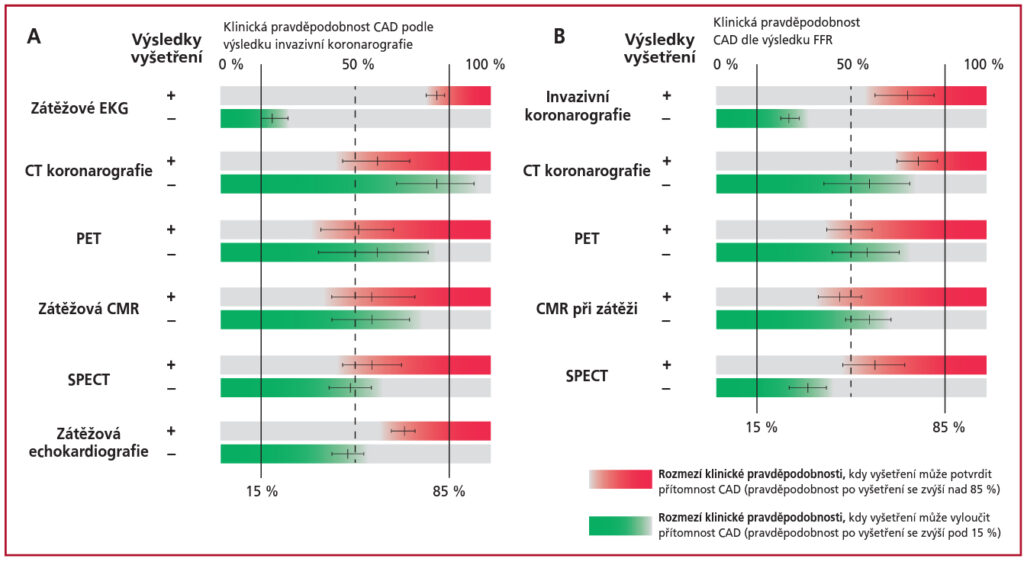
Interpretace nálezu z funkčních zátěžových testů. Vysoké riziko =
- SPECT/PET myokardu – ischemie ≥ 10 % myokardu LK
- zátěžové echo – ≥ 3 ze 16 segmentů LK s hypo-/akinezou
- MR srdce – ≥ 2 segmentů LK s defektem perfúze/ ≥ 3 ze 16 segmentů LK s hypo-/akinezou – oboje po zátěži dobutaminem
- CT koronarografie/SKG – 3VD s proximální stenózou, postižení kmene LM nebo proximální RIA
- Invazivní funkční testování – FFR ≤ 0,8, iWFR < 0,89
6. krok – hodnocení výše rizika kardiovaskulárních příhod.
Je potřeba odlišovat pacienti zdánlivě zdraví a pacienti s prokázanou CAD:
- u zdánlivě zdravých je určováno riziko pomocí SCORE (riziko smrti z KV příčin v následujících 10 letech). Velmi vysoké > 10 %, vysoké 5 – 10 %, střední 2 – 5 %, nízké < 1 %.

- u již prokázaného CAD je posuzováno roční riziko úmrtí z KV příčin (vysoké > 3 %, střední 1 – 3 %, nízké < 1 %). Jak lze toto riziko úmrtí vypočítat z guidelines nevyplývá, nicméně jako vysoké riziko lze pravděpodobně využít markery vysokého rizika při zátěžovém vyšetření.
II. Doporučené úpravy životního stylu
- zanechání kouření sníží riziko úmrtí o 36 %
- úprava stravování – zvýšit spotřebu ovoce a zeleniny (≥ 200 g obojího na den), ≤ 6 g soli denně, 40 g vlákniny na den, ideálně z celozrnných pekárenských výrobků, 30 g nesolených ořechů denně, 2 porce ryby týdně (1x lze tučnou), omezená konzumace libového masa, nízkotučných mléčných výrobků a tekutých rostlinných olejů, nasycené tuky < 10 % celkového energetického příjmu (nahradit polynenasycenými), ideálně žádné transnasycené tuky (smažené, popcorn apod.), alkohol < 15 g denně, vyvarovat se vysokoenergetickým nápojům (např. slazené limonády).
- udržovat tělesnou hmotnost na úrovní BMI 20 – 25 kg/m2 a obvod pasu ≤ 94 cm u mužů a ≤ 80 cm u žen.
- doporučená fyzická aktivita je 30–60 min středně intenzivní aerobní aktivity ≥ 5 dní v týdnu.
- snaha o eliminaci stresu, úzkosti, hlučného prostředí.
- zejména u starších lidí je vhodné každoroční očkování proti chřipce.
III. Farmakoterapie
IIIa. Antiischemické léky – farmakoterapie obvykle 1 – 2 antianginózní léky + léky k sekundární prevenci ICHS.
- nitráty – zmírňují symptomy námahové anginy pectoris (způsobují dilataci koronárních arteriol i žil a snižují preload). Léčba se standardně zahajuje podáním krátkodobě působících nitrátů, např. sublingválně podaného nitroglycerinu. Dlouhodobě působící nitráty nejsou jako profylaxe anginy pectoris trvale doporučovány (nemají trvalou účinnost, která by byla podložena důkazy). Vždy je nutné ponechat noc bez ISDN/ISMB a event. překrýt molsidominem (prevence tolerance). Nejčastějšími nežádoucími účinky jsou hypotenze, bolesti hlavy a návaly krve. Mezi kontraindikace patří hypertrofická obstrukční kardiomyopatie, těžká stenóza aortální chlopně a souběžné podávání inhibitorů fosfodiesterázy (sildenafil).
- beta blokátory (BB) – při absenci KI jako lék první linie, dávka tak, aby se snížila klidová srdeční frekvence na 55 – 60 tepů/ min.
- blokátory kalciových kanálů (BKK)
- verapamil, diltiazem (non dihydropyridiny) – bezpečné, ale riziko AV blokády, bradykardie a srdečního selhání. Pokud proto nemáme zvláštní důvod k podávání, jsou bezpečnější:
- dihydropyridiny – vhodné kombinovat s beta blokátory (CAVE neplatí pro verapamil a diltiazen, kterážto kombinace je kontrindikována!).
- ivabradin – doporučován v kombinaci s beta blokátory.
- trimetazidin – v kombinaci s beta blokátory. KI u Parkinsonovy choroby a u nemocných s poruchami hybnosti jako třes, svalová ztuhlost, poruchy chůze a syndrom neklidných nohou.
Algoritmus podávání antianginózních léků (další krok při neúčinnost).
- standardně – BB + DHP-BKK (při KI BB samotné BKK DHP i nDHP) → + dlouhodobě působící nitráty.
- TF > 80 tepů/min – BB + DHP-BKK (při KI BB nDHP) → ivabradin → + dlouhodobě působící nitráty → + trimetazidin.
- TF < 50/min – DHP-BKK → + dlouhodobě působící nitráty → + trimetazidin (event. nicorandil a ranolazin).
- dysfunkce LK – BB → + dlouhodobě působící nitráty → + ivabradin → + trimetazidin.
- hypotenze – BB nebo DHP-BKK v nízké dávce + dlouhodobě působící nitráty v nízké dávce + trimetazidin nebo ivabradin (event. nicorandil a ranolazin).
…i v tomto případě je potřeba používat selský rozum (např. při velmi výrazné hypotenzi nebudeme podávat beta blokátory nebo BKK…).
IIIb. Léky k prevenci KV příhod
- po infarktu myokardu a/nebo revaskularizaci je základem je antiagregační léčba 100 mg acetylsalicylové kyseliny (ASA) denně, při intoleranci 75 mg clopidogrelu (C) denně. C může být před A preferován u jedinci po TIA/CMP a s ICHDKK.
- u jednoznačně prokázané CAD může být zvažována ASA, na druhou stranu u pacientů s vysokým rizikem ischemických příhod (difuzní postižení koronárních tepen + nejméně jedno z následujících: medikamentózně léčený diabetes mellitus, recidivující AIM, onemocnění periferních tepen, CKD III-V) a bez vysokého rizika krvácení by mělo být zváženo přidání druhého antitrombotika k ASA (takto je to v gudielines – opět nutno použít zdravý rozum – při doslovné interpretaci nemusíme pacientovi s obstrukční CAD podat ASA).
- po PCI pro stabilní CAD jednoznačně trvale 100 mg ASA denně + C na 6 měsíců (na 3 měsíce při vysokém riziku krvácení, krajně na 1 měsíc při velmi vysokém riziku krvácení). PO AKS DAPT na 12 měsíců, při vysokém riziku krvácení 6 měsíců. Při velmi vysokém riziku nebo KI ASA lze individuálně zvážit prasugrel (P) nebo ticagrelor (T).
- při současné fibrilaci síní je doporučeno upřednostnit NOAC před warfarinem (VKA) při CHA2DS2-VASc ≥ 1 u mužů a ≥ 2 u žen. Při současném vysokém riziku koronárních syndromů a nízkém riziku krvácení lze zvážit přidání ASA nebo C.
- při současné fibrilaci síní a PCI je doporučena triple terapie ASA+C+OAC s následnou A/C + OAC (pokud je panuje obava z krvácení, lze redukovat rivoraxaban z 20 na 15 mg, dabigatran ze 150 na 110 mg). Pokud je riziko trombózy ve stentu nízké, lze při triple terapii vysadit ASA (podat OAC + C) již po cca týdnu, naopak, při vysokém riziku lze podávat triple terapii až 6 měsíců (délka podávání by měla být uvedena v propouštěcí zprávě z kardiocentra). Duální terapie OAC + T nebo P lze zvážit při nízkém nebo středním riziku trombózy ve stentu. Triple terapie s T nebo P se nedoporučuje.
- při vysokém riziku lze i při sinusovém rytmu k ASA přidat rivaroxaban (2,5 mg 2x denně) na základě studie COMPASS (snížení mortality o 23 %).
- pokud panuje jakékoliv podezření na rizko krvácení při monoterapii, DAPT popř. podávání OAC, jsou indikovány PPI. CAVE Omeprazol (esomeprazol) zeslabují účinek C – tato kombinace není vhodná.
- pokud je pacient indikován k elektivnímu kardiochirurgickému výkonu, ASA se ponechá trvale v medikaci a je třeba prasugrel vysadit ≥ 7 dní před; clopidogrel ≥ 5 dní před; ticagrelor ≥ 3 dny před a rivaroxaban, apixaban, edoxaban a dabigatran 1 – 2 dny před výkonem. U nekardiálních výkonů a vysokém riziku krvácení (intrakraniální, TURP, nitrooční) může být i ASA riziková – toto musí posoudit multidisciplinární tým. Pokud věc snese odkladu, je vhodné odložit operaci na dobu optimálně 6 měsíců po PCI (v odůvodněných případech na 3 měsíce od PCI).
IIIc. Statiny a ostatní hypolipidemika – po průkazu CAD spadá pacient automaticky do velmi vysokého rizika. Bylo prokázáno, že atorvastatin ve vysokých dávkách snižuje riziko periprocedurálních příhod (je tedy vhodné předléčit). U všech pacientů s CAD jsou statiny indikovány, pokud není dosažena cílová hodnota LDL, přidá se ezetimib, pokud ani v této kombinaci není dosaženo cíle přidá se PCSK9 inhibitor.
IIId. Další léky
- současně jsou doporučeny ACE inhibitory/sartany.
- beta blokátory navíc při dysfunkci levé komory popř. st.p. STEMI.
- při EF LK < 40 % a diabetes mellitus a/nebo srdečním selhání je doporučena spironolakton/eplerenon.
- hormonální substituce nemá z hlediska prevence žádný význam a naopak zvyšuje riziko KVO u žen > 60 let.
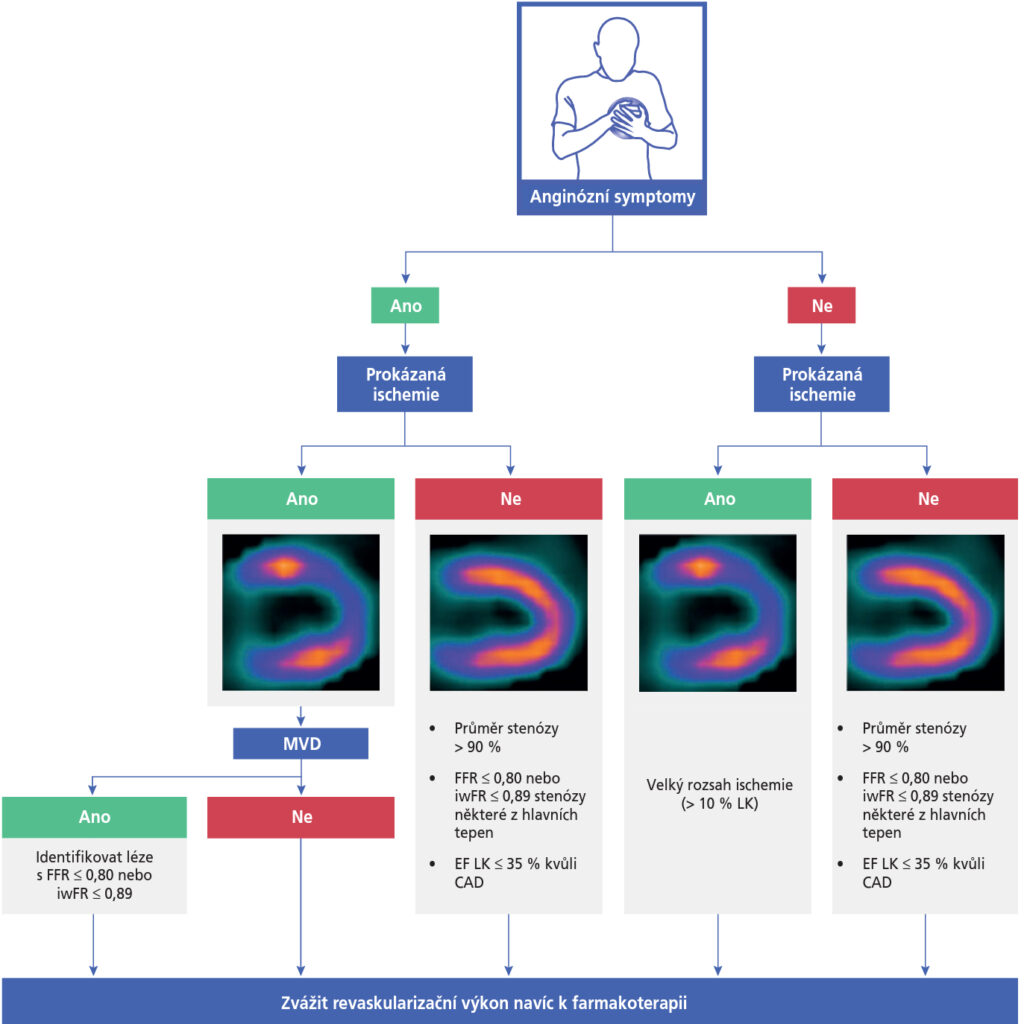
IV. Revaskularizace – hlavní cílem revaskularizace je odstranění symptomů a/nebo zlepšení prognózy (blíže viz obr. 5).
V. Nové zjištění dysfunkce levé komory – blíže viz guidelines srdečního selhání (HF). Navíc, amlodipin a krátkodobě působící nitráty jsou u HF bezpečné.
VI. Pacienti s dlouhodobou diagnózou chronických koronárních syndromů
U dysfunkce LK je po 8 – 12 týdnech od revaskularizace indikováno kontrolní echokardiografické vyšetření (zlepšení dysfunkce LK?).
Komplexní laboratorní vyšetření včetně lipidového profilu, renálních funkcí, úplného krevního obrazu a případně biomarkerů je nutno provádět každé dva roky, lipidy a glykémie 1x ročně. Echo je vhodné každé tři roky, při nevysvětlitelném poklesu EF Lk je indikována SKG.
VII. AP s neobstrukčním postižením epikardiálních tepen
Kombinace typické AP a nevýtěžné SKG lze vysvětlit podhodnocením stenóz na SKG, poruchou mikrocirkulace, přítomností dynamických stenóz.
VIIa. Mikrovaskulární AP – angina pectoris v souvislosti se zátěží, neinvazivní vyšetření prokazují ischemii a na SKG nebo CT koronarografii buď žádné stenózy, nebo mírné až středně těžké (40–60 %). Během cvičení nebo zátěže se abnormality regionální kinetiky LK objevují vzácně. Přítomnost abnormální koronární průtokové rezervy (coronary flow reserve, CFR) je spojena s nadměrným výskytem příhod v dlouhodobém sledování, zvláště pokud je index mikrocirkulační rezistence (IMR) rovněž abnormální (hodnoty IMR ≥ 25 j. nebo CFR < 2,0 ukazují na abnormální funkci mikrocirkulace) – toto měření by mělo být zváženo u pacientů s přetrvávajícími obtížemi, kteří mají buď angiograficky normální koronární tepny, nebo střední stenózy se zachovanou iwFR/FFR.
VIIb. Vazospastická AP – pravděpodobná je u pacientů s převážně klidovými anginózními symptomy, u kterých je zachována tolerance zátěže. Diagnóza je založena na detekci změn ST úseku během anginózního záchvatu (většinou v klidu):
- snaha o zachycení anginózního záchvatu na 12 dvodové EKG
- k diagnóze by měla pomoci i ambulantní monitorace ST úseku
- pokud jsou obtíže typické klidové s reakcí na BKK a nitráty, je na místě SKG (co když jde o NAP?). Pokud je nález negativní, měl by být zvážen intrakoronární provokační test k indukci a vizualizaci spazmu (často je indukován již samotným nástřikem kontrastní látkou, popři. intrakoronární apliací acetylcholinu popř. ergonovinu).
VIII. Screening CAD u asymptomatických jedinců
Pro stanovení rizika se doporučuje používání systémů (např. SCORE). SCORE indikováno u jedinců > 40 let a při pozitivní rodinné anamnéze, dále Další pátrání je vhodné při vysokém riziku, kdy je ke zvážení kalciové skóre, index kotník-paže a ultrazvukové vyšetření karotid, u asymptomatických jedinců v nejvyšším riziku lze zvážit CT angiografii. Naopak intimal-media thickness u karotid a ruttinní stanovení biomarkerů se ke stanovení rizika nedoporučuje.
IX. Modifikující faktory
- hypertenze – cílové hodnoy: systolický TK 120–130 mm Hg obecně a systolický TK 130–140 mm Hg u starších pacientů (ve věku 65 let).
- chlopenní vady – před operací se doporučuje SKG při anamnéze KV onemocnění, podezření na ischemii, systolické dysfunkci levé komory, u mužů ve věku > 40 let a u žen po menopauze nebo s alespoň jedním kardiovaskulárním rizikovým faktorem. Dále rutinně při nejméně středně těžké mitrální regurgitaci. Naopak u těžkých chlopenních vad je k detekci CAD nevhodné zátěžové testováné.
- po Tx srdce – SKG vhodná každý rok po dobu 5 let, poté á 2 roky.
- diabetes mellitus – vždy vhodná léčba ACE inhibitory, glifloziny (empa-, cana-, dapagliflozin), GLP agonisty (liraglutid, semaglutid). U asymptomatických jedinců > 40 let lze zvažovat CT koronarografii nebo funkční testování.
- renální insuficience – omezit podávání jodových kontrastních látek.
- starší jedinci – při SKG vhodný radiální přístup, při PCI implantace DES. U žen po menopauze se nedoporučuje hormonální substituční léčba ke snížení rizika.
Při refrakterní angině pectoris lze zvažovat alternativní metody (externí kontrapulzace, konstrikce koronárního sinu, neuromodulace a stimlace míchy).