Definice – autoimunitní zánět chrupavek, který postihuje zejména uši, nos a laryngotracheální strom. Incidence je odhadována na 1:300 tisíc ročně, nejčastěji jsou postiženi jedinci ve věku 40 – 50 let. Choroba je velmi výrazně spjata s HLA-DR4.
Patofyziologie – hlavním znakem je ztráta proteoglykanu z chrupavčité matrix s přítomnosti mononukleárního zánětu (v akutní fázi může být přítomen i polymorfonukleární infiltrát). Významnou roli hraje jak buněčná, tak hmorální imunita. K destrukci chrupavky dochází od okrajů chrupavky s postupem centrálně s jejím nahrazením granulační tkání a následně vazivem. Mezi antigeny, proti kterým je spouštěn autoimunitní zánět patří pravděpodobně kolagen typu II nebo matrilin-1 (nekolagenní protein chrupavčité matrix).
Klinický obraz – začátek je často náhlý provázený systémovými příznaky (horečka, únava, váhový úbytek a může předcházet o týdny vlastní postižení chrupavek.
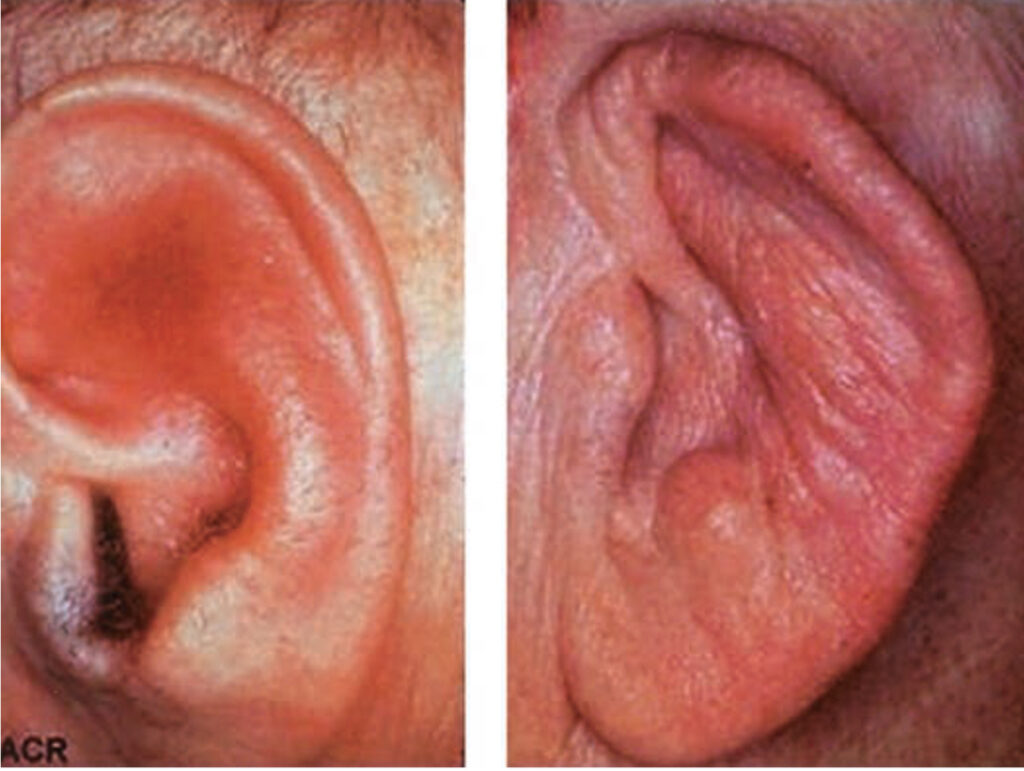
1. Postižení uší – dochází k otoku a bolesti jednoho nebo obou uší, typicky nepostihující lalůčky (není zde chrupavka). Dlouhodobý průběh postupně vede k destrukci chrupavky s ochabnutím uší.
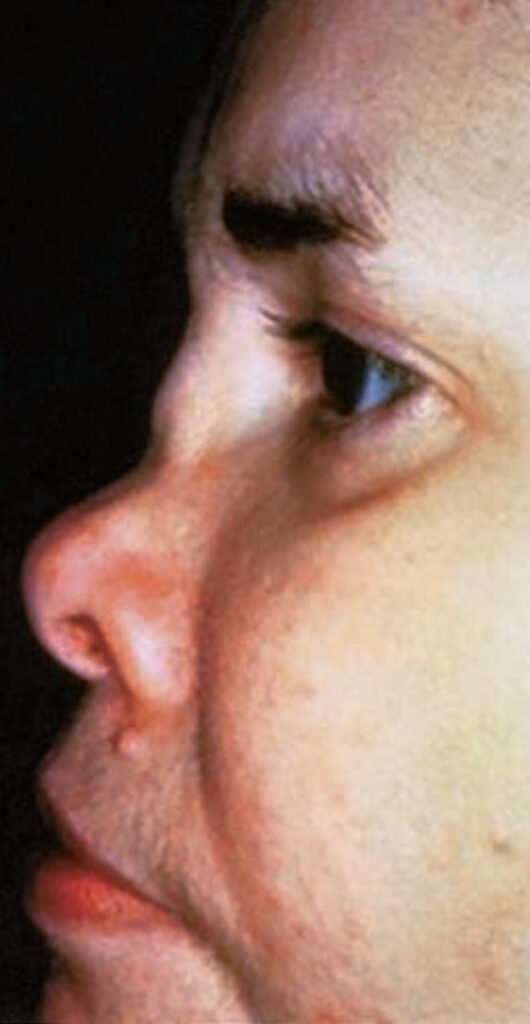
2. Postižení nosu – pacienti udávají ucpání nosu, rýmu a epistaxi. Dochází k otoku a zarudnutí dorza s postupným vznikem sedlovitého nosu.
3. Postižení kloubů – dochází k oligo-/polyartritidě malých a/nebo velkých kloubů, která trvá několik dnů až týdnů a ustupuje bez jejich strukturálního poškození. Ušetřeny nejsou ani sternokostální a sternoklavikulární klouby, což může vést až k pectus excavatum.
4. Postižení očí – u > 50 % postižených, zahrnuje konjunktivitidu, episkleritidu, skleritidu, iritidu, uveitidu a keratitidu.
5. Laryngotracheální postižení – u cca 50 % pacientů a jde o nejzávažnější manifestaci. Projevuje se chrapotem, neproduktivním kašlem a napětím nad hrtanem a proximální tracheou. Kolaps chrupavek dýchacích cest může vést k pneumonii a respirační insuficienci.
6. Ostatní – u 10 % pacientů bývají postiženy srdeční chlopně, což má za následek regurgtiaci, dále bývá chronická renální insuficience. Poškození sluchu nebo rovnováhy důsledkem postižení chrupavky středjního a vnitřního ucha.
Relabující polychondritida se může překrývat s celou řadou primárních vaskulitid. Např. relabující polychondritida + Behcetův syndrom = MAGIC syndrome (mouth and genital ulcers with inflamed cartilage).
Diagnostika – je založena na typických klinických příznacích, používany jsou McAdamova kritéria:
- Recidivující chondritida obou uší.
- Chondritida nosu.
- Neerozovní zánětlivá artritida.
- Postižení očí.
- Chondritida laryngeálních/tracheálních chrupavek.
- Kochleární/vestibulaární posškození, které se manifestuje neurosenzorickou hluchotou, tinitem a/nebo vertigem
Terapie – při aktivní chondritidě je léčbou volby prednison v dávce 40 – 60 mg/den s postupnou detrakcí dávky, často s nutností udržovací dávky 5 – 10 mg /den. U těžkých forem s postižením vnitřních orgánů lze použít i jinou imunosupresi (cyklofosfamid, azathiorpin, cyklosporin nebo metotrexát). Při postižení očí lze kortikoidy aplikovat i pomocí očních kapek. Při kolapsu dýchacích cest může být nutná tracheostomie.
Prognóza – 5/10 leté přežití pacientů je 74 % / 55 %.