Akutní tracheobronchitida
Definice – zánět postihující oblast průdušnice a průdušek, který většinou nasedá na akutní infekci horních dýchacích cest.
Epidemiologie – roční incidence je 5 – 10 % populace (nejčastější infekce dolních cest dýchacích). Choroba má epidemický charakter (častěji v chladných měsících).
Etiologie
- infekce (virová u 80 % dětí a 50 % dospělých) – Rhino-, Adeno-, Parainfluenza-, Influenzavirus, u dětí hlavně RS virus, dále Mycoplasma pneumoniae, Chlamydophila pneumoniae, Haemophilus influnzae, Streptococcus pneumoniae, Moraxella catarrhalis, Staphylococcus aureus, Klebsiella pneumoniae.
- inhalace iritačních látek (výpary, chloru, kyselin, louhů a prach).
Klinický obraz – onemocnění většinou trvá cca týden, začíná pocitem celkové slabosti a únavy, bolestí v krku, dysfonií, dráždivým kašlem, který může přejít v produktivní s expektorací sklovitého, bělavého hlenu (při bakteriální superinfekci je hnisavé). Dušnost je vzácná a mírná. Při přetrvávání déle než 3 týdny hovoříme o syndromu dráždivého kašle.
Dle lokalizace + diferenciální diagnostika:
- tlak a pálivá bolest za sternem se zhoršením při kašli a hlubokém nádechu (tracheitida).
- chrapot (laryngitida).
- stridor s výraznější inspirační dušností (epiglotitida, dětský pseudokrup, stenóza podmíněná hlenem nebo granulacemi).
- dávivý kašel po požití potravy, zejména tekutin (ezofagobronchiální píštěl).
- dále asthma bronchiale, CHOPN, GERD, chronická sinusitida, ACEI…
Diagnostika – fyzikální vyšetření je normální, event. lze prokázat bronchitické fenomény. Mikrobiologické vyšetření má smysl při produktivním kašli, lze prokázat zvýšené titry protilátek proti RS virům. RTG S+P indikován vždy při trvání kašle delším než 3 týdny, při hemoptýze, stridoru a zhoršení dušnosti. Při přetrvávání lze uvažovat o bronchoskopii popř. CT hrudníku s kontrastem.
Terapie – většinou postačuje symptomatická léčba (tělesné šetření, antipyretika, šetřící režim, podle typu kašle antitusika nebo expektorancia a mukolytika). Při bakteriální infekci antibiotika na 5 – 7 dnů (aminopeniciliny s inhibitory betalaktamáz, makrolidy, tetracykliny, cefalosporiny II. generace, kotrimoxazol). U chronického dráždivého kašle inhalace, lázně, popřípadě inhalační kortikosteroidy.
Bronchiolitida
Definice – zánětlivá onemocnění lobulárních a terminálních bronchiolů (< 2 mm, jejichž stěna není vyztužena chrupavkou). Primárně není postižen vlastní plicní parenchym.
Epidemiologie
- Suverénně nejčastější je akutní bronchiolitida (incidence 1:300 do jednoho roku života, nečastější původce je RS virus).
- Chronická obliterující bronchiolitida u 50 % pacientů žijících > 5 let od Tx plic.
- V Japonsku je častá difuzní panbronchiolitida (1:10000).
Etiologie
- Infekce, u dětí RS virus, méně často adenovirus, chřipka, CMV, M. pneumoniae, H. influenzae, S. aureus, Ps. aeruginosa.
- Inhalace horkých nebo dráždivých par, které vyvolají jak akutní (oxidy dusíku, Cl), tak chronické obtíže (kouř, křemičitý a úhelný prach, azbest, amoniak, fosgen, kokain, spreje z textilních barviv…).
- Léky, např. zlato, penicilamin, sulfonamidy, busulfan.
- Projev systémových chorob pojiva.
- Pozdní komplikace transplantace plic.
Klinický obraz – často překryt základním onemocněním. Základním příznakem je dráždivý kašel a dušnost s možností progrese do cyanózy a respirační insuficience.
Klasifikace
1. Akutní bronchiolitida – onemocnění novorozenců a dětí do 2 let, v 60 % způsobené RS virem, u dospělých spíše po inhalaci toxických látek. Léčebně inhalačně ribavirin, kortikoidy a protiedematózně působící adrenalin, bronchodilatační nebulizace. Pozdním následkem je Swyer – James – McLeodův syndrom (unilaterální zvýšení plicní transparence s vymizením plicních struktur odpovídající emfyzému, tzv. mizející plíce).
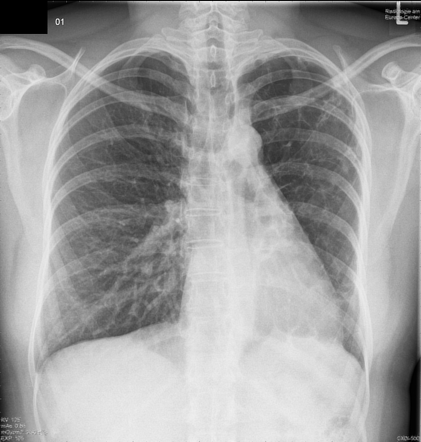
2. Obliterující bronchiolitida – u intersticiálních plicních procesů, chronických infekcí, po inhalaci toxinů a v poslední době hlavně po Tx plic, srdce a kostní dřeně. Lékem volby glukokortikoidy.
3. Obliterující bronchiolitida s organizující pneumonií (BOOP-COP) = kryptogenní organizující pneumonie, pokud vzniká idiopaticky nebo sekundárně v rámci systémových chorob, po virových infekcích a po Tx plic nebo kostní dřeně. Lékem volby jsou glukokortikoidy, podává se i azitromycin (250 mg/den po dobu 3 měsíců).
4. Respirační bronchiolitida – spojené i s postižením intersticia. Nejčastěji u těžkých kuřáků cigaret, projevuje zhoršením kašle. Léčbou je zanechání kouření a glukokortikoidy.
5. Folikulární bronchiolitida – proliferace malých lymfatických folikulů ve stěně bronchiolů, etiologicky systémové choroby pojiva, imunodeficity (AIDS), někdy i CHOPN.
6. Difuzní panbronchiolitida – nejčastější v Japonsku, uvažuje se o souvislosti s chronickou infekcí Pseudomonas aeruginosa. Postiženi jsou dospělí ve věku 30 – 60 let. Zánětlivá infiltrace → fibróza lumen s obstrukcí bronchiolů a vznikem bronchiektázií.
Diagnostika – velice obtížná, pokud není součástí jiné choroby, kde je bronchiolitida komplikací.
- Anamnéza – infekce nebo inhalace dráždivých par
- Fyzikální vyšetření – tachypnoe, hypersonorní poklep, necharakteristické difúzní chrůpky a pískoty
- Laboratorní nález – narůstající hypoxémie, zpravidla bez hyperkapnie
- RTG S+P – zpočátku negativní, později retikulonodulace event. splývající drobné infiltráty perihilózně.
- HRCT – charakteristický nález se ztluštěním stěn bronchiolů, výplní jejich lumen hlenem, alveolárními i lineárními opacitami, obrazem mléčného skla a expiračního air-trapingu.
- BAL – v tekutině jsou zmnožené pěnovité makrofágy, neutrofily a CD8+ lymfocyty.
- Funkční vyšetření – průkaz obstrukce malých dýchacích cest, u některých typů porucha restrikce s poruchou difúze.
- Histologické vyšetření – jediná vyšetřovací metoda, která dá jednoznačnou diagnózu. Materiál lze odebrat transbronchiálně nebo pomocí VATS.
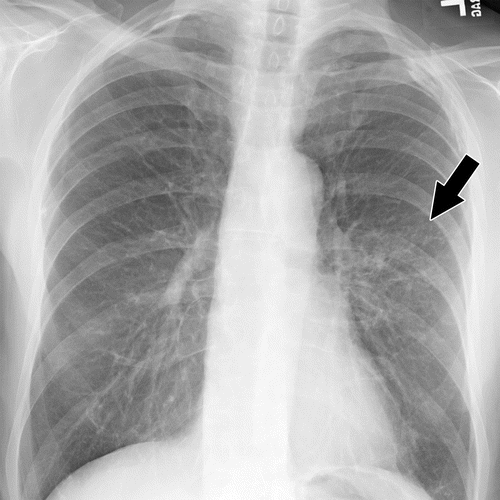
Terapie – u bronchiolitid se používají glukokortikoidy (viz výše) v dávce 40 – 60 mg v počátcích léčby + léčba symptomů a komplikací.
Prevence – zjištěna vyšší incidence u dětí porozených císařským řezem. U předčasně narozených dětí a dětí s vývojovými vadami srdce a plic je vhodná pasivní imunizaci Ig proti RSV (palivizumab) každý měsíc po dobu zimy.
Bronchiektazie
Definice – ireverzibilní dilatace bronchů středního a malého kalibru, provázené chronickou zánětlivou infiltrací stěny bronchu a jeho okolí.
Epidemiologie – zavedení účinných ATB vedlo k poklesu prevalence rozvinutých forem s typickým obrazem na cca 1:1400.
Etiologie
- Vrozené
- Williamsův – Campbellův syndrom – ageneze bronchiálních chrupavek.
- Marfanův syndrom
- Kartagenerův syndrom = bronchiektazie + situs inversus viscerum + chronická sinusitida + infertilita.
- Cystická fibróza – vzniká hyperviskózním sekretem
- Deficit α1 antitrypsinu
- Získané
- Většinou na podkladě bronchiolitidy a pneumonie v raném dětství.
- Bronchiální stenóza různé etiologie, CHOPN
- Intersticiální fibrotizující procesy vznikají trakcí v periferních oblastech plic.
- TBC – z důvodu bronchiální stenózy nebo sekundární trakce (fibrotizací).
- AIDS – zejména u dětí.
- IBD (ulcerózní kolitida, méně často Crohnova choroba, jako abnormální imunitní reakce na inhalaci spor plísní).
- Systémové choroby pojiva, např. revmatoidní artritida (pokud pacienti kouří je až 10 x vyšší riziko), SLE, Sjögrenův syndrom.
- Aspirace
- Inhalace chlóru, čpavku.
3. Idiopatické – až 50 % případů, častěji u žen a nekuřáků. V anamnéze často virové infekce v dětství.
Patogeneze – slabost bronchiální stěny podmíněná zánětlivými změnami, zejména působením mediátorů leukocytů (elastáza, kyslíkové radikály). Zvyšuje se intrabronchiální tlak nebo působí vnější tah s dilatací stěny bronchu. Permanentní bakteriální kolonizace stav dále zhoršují, dochází k retenci hlenu s vysokým obsahem elastáz. V klinické praxi jsou nejčastější lokalizované bronchiektázie jako komplikace respiračních infekcí.
Klinický obraz – zpočátku asymptomaticky, během života se klinické projevy stupňují. Objevují se recidivující bronchitidy, které dále zhoršují celkový stav pacienta. Typický je produktivní kašel v ranních hodinách s expektorací velkého množství sputa, která reaguje na změnu polohy a je zapáchající. Kašel je někdy spojen s hemoptýzou. Dále jsou přítomny nespecifické příznaky (dušnost slabost, nechutenství s váhovým úbytkem, anémie chronických chorob).
Diagnostika
- Anamnéza – časté respirační infekce a purulentní expektorace.
- Fyzikální vyšetření – lokalizované přízvučné chrůpky.
- HRCT plic – rozšířené průdušky se zesílenou stěnou s obrazem „pučícího stromu“ (senzitivita 80%, specifita 87%).
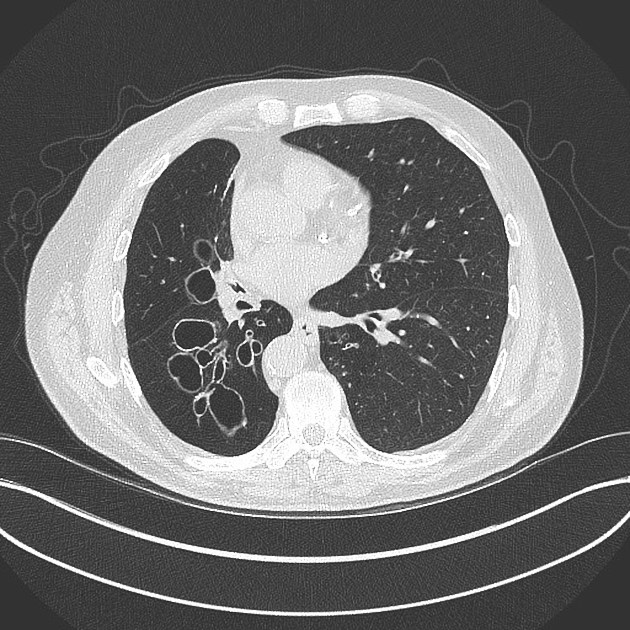
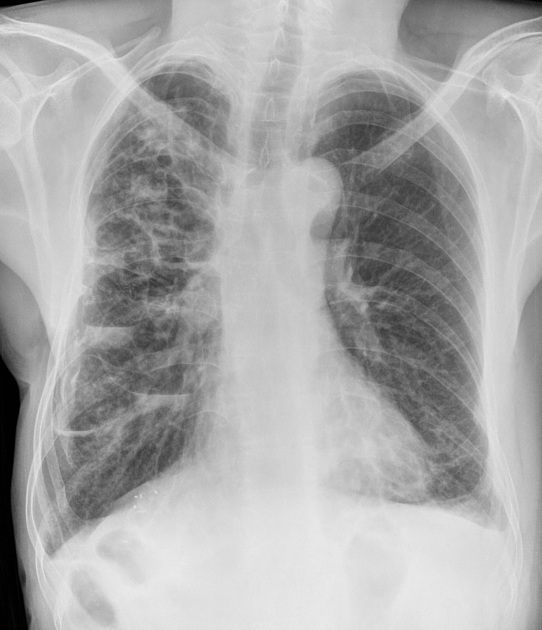
- RTG S+P:
- prstenčité stíny (kroužky velikosti až 1 cm tvaru hroznů vína, jde o postižené bronchy, zastižené v řezu napříč).
- stíny rukavicových prstů (bronchy vyplněné sekretem zachycené v příčném).
- kolejnice (poblíž periferie plic, tvořené dvěma tlustými rovnoběžnými čárami. Jde o postižené bronchy, zastižené v podélném řezu)
- tubulární stíny (plné, tlusté, bílé stíny, široké až 8 mm. Jde o bronchy vyplněné sekretem, zastižené v podélném řezu)

- Funkční vyšetření – v pokročilejších stádiích obstrukční ventilační porucha.
- Mikrobiologické vyšetření – k určení agens v době exacerbace.
- Genetické vyšetření – při podezření na vrozenou příčinu choroby.
Terapie
- 1. Léčba vyvolávající příčiny v případě sekundární formy bronchiektázií.
- 2. Režimová opatření, např. dechová rehabilitace, nekouřit, optimální tělesná hmotnost.
- 3. Farmakoterapie
- ATB – zásadním krokem je podání širokospektrého ATB s dalším krokem dle kultivačního nálezu. Délka léčby je 1 – 3 týdny.
- mukolytika (N-acetylcystein, erdostein, bromhexin) a expektorancia (guaifenesin)
- inhalační glukokortikoidy mohou zlepšit průběh choroby.
- ostatní léčba (B2SM, anticholinergika, oxygenoterapie, dechová rehabilitace, u komplikovaných stavů bronchoskopická toaleta).
- 4. Chirurgická léčba je dnes výjimečná, provádí se zejména při recidivujících hemoptýzách. Krajním řešením je Tx plic.
Prevence – hlavním způsobem prevence je očkování proti chřipce nebo imunomodulační terapie. Existují práce o pozitivním vlivu podávání nízkých dávek makrolidů.