Definice – záškrt je infekce nosohltanu a kůže, která je způsobena Corynebacterium diphtheriae. Toxigenní kmeny produkují proteinový toxin, který působí systémovou toxicitu, myokarditidu, polyneuropatii a vznik pseudomembrán nosohltanu. Toxigenní kmeny jsou nejčastěji spojeny s respirační formou, netoxigenní nejčastěji s kožní formou.
Epidemiologie – ve vyspělých státech (USA a Evropa) se četnost záškrtu výrazně snížila díky vakcinaci, v rozvojových zemích je záškrt běžnou chorobou. V tropických oblastech převládají kožní formy. Respirační forma záškrtu je celoroční, nejčastěji se vyskytuje v zimních měsících. Přenáší se aerosolem, zejména při blízkém kontaktu, jediným rezervoárem choroby jsou postižení jedinci. V rozvojových zemích je většina dospělých vůči záškrtu imunní, novorozenci jsou chráněny IgG protilátkami z mateřského mléka, proto jsou nejčastěji nakaženy děti starší 6 měsíců a neimunizovaní teenageři. Ve vyspělých státech jsou často nakaženi i starší jedinci, protože s rostoucím věkem klesá protektivní účinek vakcinace (30 % mužů ve věku 60 – 69 let má titr protilátek pod protektivní hladinou). V západních zemích vývoj vakcíny téměř vedl k eliminaci záškrtu. Historicky byl v USA dosažen vrchol výskytu záškrtu v roce 1921.
CAVE Očkování je namířeno proti toxinu, nikoliv proti baktérii. Proto se i řádně očkovaný človek může stát nositelem toxigenního kmene.
Etiologie – Corynebacterium diphtheriae je G+, neobalená, nepohyblivá, nesporulující tyčinka, která má charakteristický klubkovitý tvar a shlukuje se do charakteristických rovnoběžných palisád, které se přirovnávají k čínskému písmu.
Existuje skupina toxigenních kmenů (tox+) a netoxigenních (tox-). Tzv. korynebakteriofágy umožňují konverzi tox- kmene v tox+. Dle laboratorního nálezu se předpokládá, že konverze tox- na tox+ kmen probíhá nejlépe v podmínkách nedostatku železa.
Patofyziologie – toxigenní kmeny C. diphtheriae nejsou invazivní, pouze produkují difterický toxin, který je odpovědný za klinické příznaky choroby. Je produkován v pseudomembranózních lézích, odtud uvolňován do krve, v cílových buňkách je pomocí receptoru internalizován do buňky a vstupuje do cytoplazmy.
Charakteristickým nálezem jsou slizniční ulcerace s pseudomembránami na povrchu, které vznikají exsudací spodiny vředu a jsou složeny z vnitřní vrstvy fibrinu a luminální vrstvy neutrofilů. Zpočátku jsou bílé a pevně adherují ke spodině, poté se postupně zbarvují do šeda a zelena nebo černa (s progresí nekrózy). Ulcerace jsou doprovázeny edémem a hyperémií. Při těžkém průběhu se mohou pseudomembrány rozšiřovat periferně až do průdušek středního kalibru. Jejich expanze a odlučování mohou vyústit až do fatální obstrukce dýchacích cest.
Přestože je v rozvojových zemích záškrt extrémně vzácný, měl by být zvážen u pacientů s: těžkou faryngitidou a obtížným polykáním, respirační insuficiencí a známkami systémového postižení (slabost, srdeční selhání s myokarditidou).
Klinický obraz
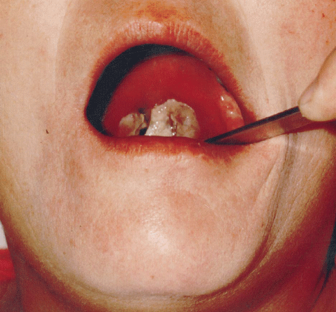
- Respirační forma – přítomny bolesti krku + adherující pseudomembrány tonzil, faryngu a nosu + subfebrilie. K dalším projevům patří dušnost, poruchy řeči a inspirační stridor. Nemoc může být doprovázena slabostí, dysfagií, bolestí hlavy a chrapotem. U pokročilé choroby se vyskytuje otok hrdla a respirační insuficience. Snaha o mechanické odloučení pseudomembrán může způsobit krvácení. Většina pacientů vyhledá lékařskou pomoc pro bolesti krku se subfebriliemi. Rozšíření pablán na patrové oblouky a distálně se vznikem nekróz, nasládlým zápachem z úst a zhoršením systémových příznaků se nazývá maligní diftérie.
Systémovou manifestací choroby, která způsobena difterickým toxinem je slabost (neurotoxicita) a srdeční selhání s arytmiemi (myokarditida).
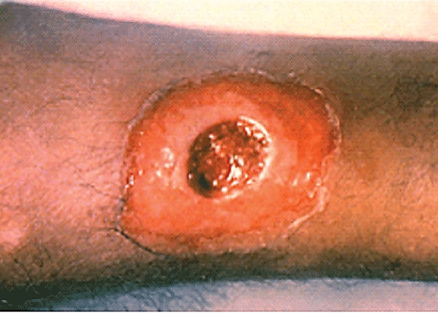
2. Kožní forma – nejčastěji ulcerativní léze zejména končetin, jakoby vyražené průbojníkem s patrným odlupováním nekróz nebo pseudomembrán. Diagnóza vyžaduje pozitivní kultivaci C. diphtheriae z defektu. Pacienti většinou vyžadují lékařské ošetření pro poruchu hojení a naopak zvětšování léze, která může vznikat v již patologickém terénu (předchozí poranění, ekzém, psoriáza a chronická venostáza). Léze jsou většinou < 5 cm velikosti.
3. Ostatní formy – C. diphtheriae může vzácně způsobit myokarditidu a septickou artritidu, nejčastěji u pacientů s preexistujícími rizikovými faktory (např. chlopenní vada, i.v. narkomanie nebo cirhóza).
Komplikace – obstrukce dýchacích cest – u těžkého záškrtu se mohou pseudomembrány odloupat a způsobit obstrukci laryngu a tracheobronchiálního stromu. Ohrožené jsou zejména malé děti, protože mají malé dýchací cesty. Polyneuropatie a myokarditida – pozdní manifestací záškrtu, způsobený toxigenním kmenem. Myokarditida je typicky spojena s dilatační kardiomyopatií a arytmiemi. Neurologicky se choroba projevuje během prvního a druhého týdne choroby. Typicky začíná dysfagií a nosní dysartrií, následuje postižení hlavových nervů s projevy slabosti jazyka, anestezií obličeje a rozmazaným viděním (pupila bez reakce na osvit), poté slabost respiračního a břišního svalstva, často s nutností umělé plicní ventilace, po několika týdnech stav může vrcholit generalizovanou senzomotorickou polyneuropatií s postižením autonomního svalstva (včetně hypotenze). Při lumbální punkci lze nalézt zvýšenou hladinu proteinů bez pleocytózy (podobné syndromu Guillan-Barré). Patologicky se jedná o nezánětlivou demyelinizační poruchu, která je způsobena difterickým toxinem. U pacientů, kteří přežijí akutní fázi je pravidlem postupné zlepšení stavu. Mezi ostatní komplikace záškrtu patří pneumonie, akutní renální selhání, encefalitida, mozkový infarkt a plicní embolie. Komplikací léčby antitoxinem může být sérová nemoc.
Diagnostika – založena na klinickém obrazu, který je potvrzen mikrobiologicky. Při potvrzení diagnózy je nutné podat antitoxin tak brzo, jak je možné. U kožní formy je nutná mikrobiologická konfirmace, dokud je léze neodlišitelná od ostatních dermatóz. Postupně se stává jakoby vyražená průbojníkem.
Terapie
- Difterický antitoxin – nejdůležitějším opatřením u respirační formy záškrtu je rychlé podání antitoxinu (koňské antisérum), které snižuje jak lokální nález, tak riziko neuropatie a myokarditidy se snížením mortality. Rychlost podání je důležité, protože antitoxin již neúčinkuje na toxin vázaný na buňkách. Na začátku je důležité podání malé testovací dávky k vyloučení anafylaxe. Při pozitivním testu je nutná clona glukokortikoidů.
- Antibiotická terapie – důležitá jako prevence přenosu na jiné osoby. U respirační i kožní formy je doporučeno:
- penicilin G, po zlepšení p.o. penicilin celkově 14 dnů, při alergii lze podat klindamycin, ciprofloxacin nebo rifampicin.
2. erytromycin 500 mg i.v. á 6 hodin (děti 40 – 50 mg/kg/den i.v rozdělené ve 2 – 4 dávkách),
dokud se nestane polykání nebolestivé, poté 500 mg p.o. á 6 hodin, tak aby byla dokončena
14 denní kůra.
Při alergii na penicilin a nemožnosti užití erytromycinu lze ještě použit klindamycin.
Prognóza – těžká forma difterie se vyskytuje typicky u pacientů s neprotektivním titrem protilátek nebo u neimunizovaných pacientů. Riziko smrti zvyšuje těžká forma s „býčím krkem“, myokarditidou (s komorovými arytmiemi, fibrilací síní a AV blokádami), věk > 60 let nebo < 6 měsíců. Kožní forma má velice nízkou mortalitu s raritním rozvojem myokarditidy nebo polyneuropatie.
Prevence
- Vakcinace – očkování je součástí hexavakcíny (1. dávka 2. měsíc, 2. dávka 4. měsíc, 3. dávka v 1 roce + přeočkování DTaP 5. – 6. rok a 10. – 11. rok (pouze záškrt + tetanus + černý kašel). Očkování zajišťuje imunitu na cca 10 let, při výjezdu do rizikové oblasti je po 10 letech indikováno podání booster dávky.
- Profylaxe – při těsném kontaktu s pacientem se záškrtem by měla být provedena kultivace výtěru z hrdla k vyloučení, že se postižený nestal nositelem. I přesto, že je kultivace negativní by měla být provedena antibiotická profylaxe.