Anatomie respiračního systému
Respirační systém začíná nosem nebo ústy, pokračuje hrtanem, následuje 10 – 12 cm dlouhá trachea zakončená karinou , která se dělí na dva hlavní bronchy. Pravý hlavní se dělí na horní a intermediální, a ten se poté dělí na bronchus pro střední a dolní lalok, levý hlavní se dělí jednoduše na bronchus pro horní a dolní lalok. Mezi tracheou a alveoly poté následuje celkem 25 úrovní, z nich prvních sedm má epitel, ciliární aparát, obsahují žlázové buňky a APUD buňky, které produkují serotonin. Bronchy nižšího řádu již mají jednovrstevný epitel a buňky produkující surfaktant. Bronchiální buňky mají ciliární aparát (každá cca 200 cilií), který transportuje debris, inhalované částice a bakterie zpět orálně, kde mohou být vykašlány. Nejmenší bronchioly se následně dělí na terminální a poté respirační bronchioly, ze kterých již odstupují alveoly. Každá plíce obsahuje cca 300 miliónů alveolů, které jsou složeny z pneumocytů I. typu (mají extrémně tenkou vrstvu cytoplazmy a tedy i tenkou bariéru výměny plynů), pneumocytů II typu (zdroj surfaktantu a v případě potřeby se mohou diferencovat v alveoly I. typu) a alveolárních makrofágů, které jsou součástí imunitního systému.
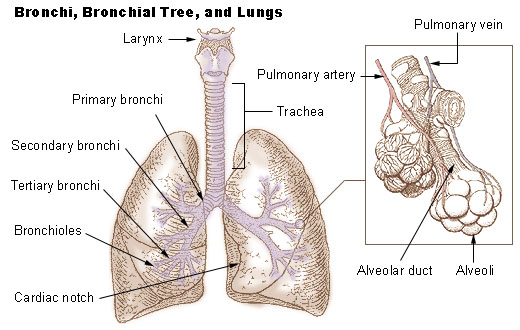
Plíce jsou pleurou rozděleny do laloků (vlevo dva, vpravo tři), tyto se dělí na segmenty, každý s vlastním segmentálním bronchem, tyto poté na cca 1 cm velké lalůčky, ze kterých vycházejí terminální bronchioly, ze kterých odstupují aciny. Z nich se dále dělí bronchioly a dávají vznik alveolům. Pleurální dutina je vystlána pleurou (pojivová tkáň krytá dlaždicobuněčným mezotelem), která kryje jak plíce, tak vnitřní plochu hrudní dutiny, mezi kterými je za normálních okolností úzký prostor, který je lubrikován pleurální tekutinou. Pleura kryje i bránicí, hlavní respirační sval, jehož každá polovina je inervována zvlášť svým n. phrenicus.
Plíce mají dvojí krevní + lymfatické zásobení:
- funkční – z pravé komory a plicnice deoxygenovanou krví, kdy se cévy děli společně s bronchy až na úroveň alveolů, poté žilky až na úroveň segmentů, které následně přechází do interlobulárních a intersegmentálních sept, formují čtyři plicní žíly a vedou oxygenovanou krev do levé síně.
- nutriční – z descendentní aorty vedou bronchiální tepny oxygenovanou krev podél bronchů až na úroveň respiračních bronchiolů a poté se drénují do plicních žil (tvoří tak „fyziologický zkrat“)
- lymfatika drénují tekutinu z intersticia cestou pěti hlavních skupin lymfatických uzlin (pulmonální, bronchopulmonální, subkarinální, horní tracheobronchiální a paratracheální)
Parasympatická (n. vagus) a sympatická (z krčního a horního hrudního sympatiku) vlákna sledují větvení dýchacích cest i plicní tepny. Hladká svalovina bronchů je aferentně inervována vagem (postgangliovými muskarinovými vlákny) a ostatními vegetativními vlákny, jejichž mediátory jsou např. substance P, neurokiny, VIP apod. Parietální pleura je inervována z interkostálních a frenických nervů, viscerální pleura inervaci nemá.
Funkce respiračního systému
Hlavní funkcí plic je stálá výměna O2 a CO2 mezi vnějším a vnitřním prostředím, tím, že se mění parciální tlaky krevních plynů v krvi během jejího průchodu plícemi (plocha, kde k výměně dochází je cca 70 m2). Zjednodušeně si lze respirační systém představit jako tři nezávislé funkční celky (plíce, neuromuskulární systém a hrudní stěnu), které mají odlišné vlastnosti. Při normální hladině hemoglobinu dojde k vyloučení 40 ml CO2 a přijetí 50 ml O2 na 1 litr krve při jejím průchodu plícemi.
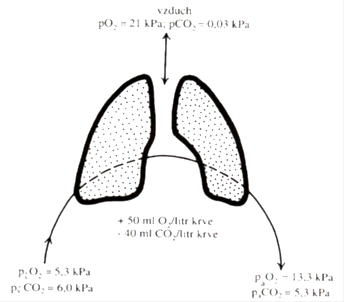
Změna parciálních tlaků plynů při jejich průchodu plícemi. Publikováno s laskavým svolením prof. MUDr. Emanuela Nečase, DrSc.
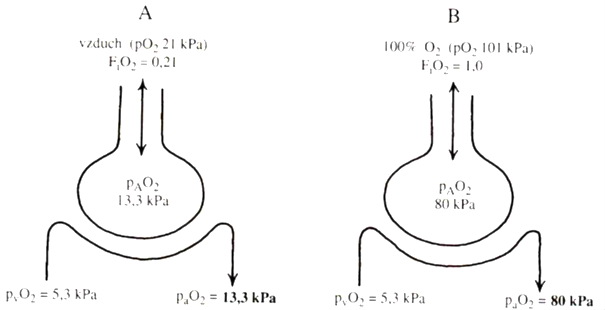
K udržení normálních hodnot parciálních tlaků krevních plynu je zásadní dobrá plicní alveolární ventilace, která je výsledkem změn nitrohrudního tlaku vůči tlaku atmosférickému. Podmínky:
- její udržení by nemělo být nadměrně energeticky náročné (… ne vyčerpání dýchacích svalů)
- mělo by být dosaženo dobrých plicních objemů (…ne restrikce)
- to vše při přiměřených intraalveolárních tlacích
Plicní cirkulace nesmí klást krvi zvýšený odpor. Normální plicní vaskulární rezistence (PVR) je max. 1,5 WU.
PVR = (střední tlak v plicnici – tlak v zaklínění)/srdeční výdej
Pro dobrou funkci plic je nezbytné, aby se všechna krev dostala do nepřímého kontaktu s alveolárním vzduchem na alveolokapilární bariéře (~ 2 μm) a existoval tlakový gradient mezi parciálními tlaky plynů napříč alveolární membránou. Při průchodu krve plícemi dochází k výměně plynů difúzí (O2 dovnitř, CO2 ven) se změnou jejich parciálních tlaků v arteriální krvi (parciální tlak plynu v alveolech se „přenese“ do krve). Pro dosažení optimálního stavu je nezbytné, aby se veškerá krev na alveolo-kapilární membráně dostala do kontaktu s alveolárním vzduchem. Čím je parciální tlak plynu v alveolu vyšší, tím je vyšší jeho parciální tlak v arteriální krvi. K udržení optimální pAO2 a pACO2 je zásadní plicní alveolární ventilace (dechový objem dostatečný k výměně plynů a zároveň bezpečný stran tlakového poškození a nepřítomnosti interference s preloadem levé komory). Podmínkou je dostatečná difúze přes alveolokapilární membránu.